Aperfeiçoamento da Prática em Coordenação do Cuidado a partir da Atenção Primária à Saúde – APS
Módulo I – Princípios Fundamentais da APS e do SUS
Disciplina 2
Territorialização e Planejamento Territorial
Territorialização e Planejamento Territorial

Olá, estudante. É muito bom ter você de volta!
Nesta disciplina, vamos explorar a ideia de território como um espaço vivo, dinâmico e cheio de significados. Você verá que a partir de uma leitura qualificada do território, é possível reconhecer necessidades, desigualdades, riscos e potencialidades que orientam o planejamento do cuidado na Atenção Primária, sempre em articulação com as ações de Vigilância em Saúde.
Prepare-se para uma jornada de compreensão ampliada sobre como o território influencia — e é influenciado — pelas práticas de cuidado. Vamos começar.
Confira os objetivos de aprendizagem a seguir.
Objetivos de Aprendizagem
Ao final de seus estudos, espera-se que você seja capaz de:

Compreender os conceitos de territorialização, adscrição e planejamento territorial na Atenção Primária à Saúde, reconhecendo o território como base para a organização do cuidado.

Analisar o território a partir de dados demográficos, epidemiológicos, sanitários e sociais, identificando riscos, vulnerabilidades, potencialidades e barreiras de acesso aos serviços de saúde.

Aplicar ferramentas de planejamento territorial e análise situacional para definir prioridades, organizar o processo de trabalho e estruturar planos de ação coerentes com as necessidades da população adscrita.

Planejar e propor intervenções territoriais integradas, articulando ações individuais, coletivas, ambientais e intersetoriais, com vistas à qualificação do cuidado e ao fortalecimento da Atenção Primária como coordenadora da Rede de Atenção à Saúde.
Mapeando quem estava invisível
A territorialização é um fundamento central da Atenção Primária à Saúde no SUS, pois orienta a organização do cuidado a partir do reconhecimento do território e da população sob responsabilidade das equipes. Ao articular os princípios do Sistema Único de Saúde à análise territorial e à organização do processo de trabalho, possibilita uma atuação planejada, equitativa e integral.
A territorialização garante os princípios do SUS. Vamos entender melhor!
Fundamentos da Territorialização na APS
Provavelmente você deve estar pensando… De que forma a territorialização garante os princípios do SUS?
A territorialização operacionaliza as três grandes exigências do SUS: tornar efetiva a oferta a toda a população da área (adscrição e universalidade), ampliar o cuidado para além do ato clínico isolado (integralidade) e direcionar esforços a quem mais precisa (equidade).
Vamos compreender como essas exigências se materializam no cotidiano do trabalho.
Para isso, clique nos títulos abaixo:
- ADSCRIÇÃO E UNIVERSALIDADE
- INTEGRALIDADE
- EQUIDADE
Permite a adscrição real da população, ao identificar quem vive sob a responsabilidade sanitária da UBS, ampliando o alcance dos serviços para além dos usuários já vinculados e garantindo a universalidade da atenção no território.
Permite que a equipe reconheça determinantes ambientais, sociais e epidemiológicos do território, orientando o planejamento de ações que articulam atenção individual, iniciativas coletivas e parcerias intersetoriais, com acolhimento que considera o contexto de vida e a continuidade do cuidado.
Fornece critérios objetivos de priorização, permitindo direcionar ações e recursos às áreas e às populações mais vulneráveis, ajustando a intensidade do cuidado conforme as necessidades e contribuindo para a redução das desigualdades no território.
Permite a adscrição real da população, ao identificar quem vive sob a responsabilidade sanitária da UBS, ampliando o alcance dos serviços para além dos usuários já vinculados e garantindo a universalidade da atenção no território.
Permite que a equipe reconheça determinantes ambientais, sociais e epidemiológicos do território, orientando o planejamento de ações que articulam atenção individual, iniciativas coletivas e parcerias intersetoriais, com acolhimento que considera o contexto de vida e a continuidade do cuidado.
Fornece critérios objetivos de priorização, permitindo direcionar ações e recursos às áreas e às populações mais vulneráveis, ajustando a intensidade do cuidado conforme as necessidades e contribuindo para a redução das desigualdades no território.





Você sabia que, quando a UBS organiza seu processo de trabalho com base em um diagnóstico territorial atualizado, mapas e cadastros deixam de ser apenas registros?
Eles passam a orientar, de forma concreta, a coordenação do cuidado e o ordenamento da rede, fortalecendo a Atenção Primária como base do SUS.
Para que isso aconteça de maneira efetiva, é essencial compreender os conceitos que sustentam essa abordagem. Isso inclui reconhecer as diferentes formas de entender o território e compreender o papel das dimensões políticas, administrativas, sanitárias e sociais que influenciam a construção das necessidades de saúde da população.
Essa perspectiva amplia o olhar sobre o território e qualifica as decisões.
Vamos relembrar os conceitos estruturantes da territorialização?
A territorialização na Atenção Primária à Saúde (APS)
Na Atenção Primária, a territorialização se apoia em um conceito ampliado de território, compreendido não apenas como um espaço físico delimitado, mas como uma construção histórica e social, marcada por relações de poder, conflitos, desigualdades e formas de organização da vida, em constante transformação pelas ações humanas.
Essa compreensão permite distinguir dois recortes fundamentais para o trabalho em saúde: o território político-administrativo e o território sanitário. Vamos entendê-los melhor:
Território
Político-administrativo
O TERRITÓRIO POLÍTICO-ADMINISTRATIVO refere-se às delimitações formais do Estado, fundamentais para a organização institucional. No entanto, essas delimitações nem sempre correspondem às dinâmicas reais da vida cotidiana, pois a ocupação do território é marcada pela atuação de diferentes atores, interesses e relações de poder.
Território
Sanitário
O TERRITÓRIO SANITÁRIO é construído a partir da leitura concreta das dinâmicas locais, considerando modos de vida, condições de infraestrutura, riscos, redes sociais e perfis epidemiológicos. Trata-se de um recorte analítico e operativo essencial para a adscrição da população, a definição de responsabilidades sanitárias e a organização do trabalho na APS.
Mas… Qual a relação entre território e determinantes sociais da saúde?
Como vimos, o território expressa, de forma concreta, as condições de vida da população, resultantes da história de ocupação e apropriação do espaço e das circunstâncias sociais, econômicas e produtivas que moldam a distribuição dos grupos sociais. Dessa forma, ele não é apenas o cenário em que a vida acontece, mas o espaço onde se materializam desigualdades, oportunidades e riscos, influenciando diretamente os perfis epidemiológicos.
Essa compreensão se articula aos modelos explicativos dos Determinantes Sociais da Saúde, como o de Dahlgren e Whitehead, que organiza os determinantes em camadas interdependentes e evidencia que fatores socioeconômicos, culturais e ambientais mais amplos condicionam os demais, exercendo influência decisiva sobre a saúde das populações (Sobral; Freitas, 2010).
Clique no botão abaixo:
A Territorialização como Ferramenta de Gestão do Cuidado
A superação das desigualdades em saúde exige intervenções que alcancem os determinantes sociais em suas dimensões estruturais. Para isso, uma leitura qualificada do território é fundamental. Ela permite identificar como esses determinantes se articulam localmente, revelando não apenas quem adoece, mas por que adoece e em quais condições. Esse entendimento orienta intervenções mais contextualizadas, consistentes e capazes de produzir transformações reais.
Além disso, o processo de territorialização fortalece a participação social e o vínculo entre equipes e comunidade. Ao incorporar os saberes locais no planejamento, você promove corresponsabilização, continuidade das ações e priorização dos grupos mais vulneráveis.
Dessa forma, a Atenção Primária se consolida como coordenadora do cuidado no SUS, com foco na equidade e na transformação das condições de vida no território.

Vamos conhecer agora uma experiência real? Em Manicoré-AM, a gestão da saúde, por meio da participação social, prevista no SUS, incluiu as diversidades do território como ponto central da discussão de seu planejamento. Essa escolha permitiu construir ações mais alinhadas com a realidade local e atingir resultados bem interessantes!
Assista ao vídeo com ATENÇÃO e REFLITA sobre o modo como essa experiência dialoga com o que você está aprendendo.
Leitura do Território e Cadastramento
Materializando a Territorialização
A partir de agora, analisaremos o território de forma sistemática e orientada para a tomada de decisões concretas de atenção à saúde.
A LEITURA TERRITORIAL articula as informações produzidas no cotidiano das equipes, os dados epidemiológicos e sanitários e o conhecimento sobre as condições de vida da população adscrita.
O CADASTRAMENTO, por sua vez, assume papel estratégico, ao tornar visíveis pessoas, famílias e grupos que vivem no território, possibilitando o reconhecimento de vínculos, a identificação de vulnerabilidades e a organização do cuidado de maneira planejada e contínua.
Ao integrar leitura territorial e cadastramento, você passa a compreender como essas ações qualificam a análise situacional, subsidiam o planejamento local e fortalecem a responsabilidade sanitária da APS. Esse processo estabelece a base necessária para aprofundar as discussões sobre a organização do trabalho e as intervenções no território.
Como o mapeamento do território é feito na prática?
O mapeamento do território constitui uma etapa estruturante, pois permite traduzir diretrizes normativas em práticas de planejamento, gestão e cuidado. A Política Nacional de Atenção Básica (PNAB), instituída pela Portaria nº 2.436/2017, estabelece que a Atenção Básica deve ser organizada a partir de territórios definidos, sobre os quais as equipes assumem responsabilidade sanitária pela população residente.
Clique nos ícones para entender melhor:
O trabalho das equipes da APS

Área de abrangência e adscrição
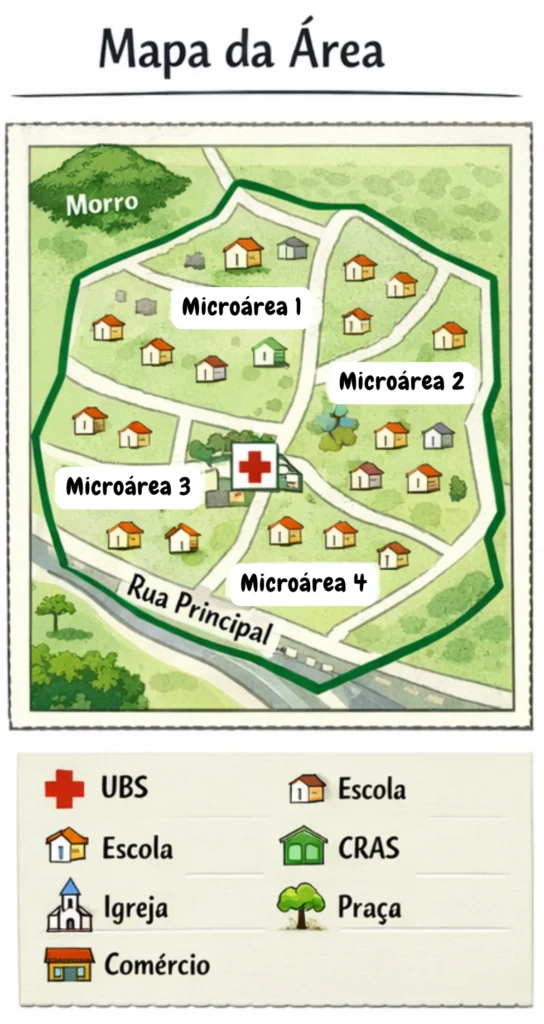
A definição da área de abrangência constitui o primeiro elemento organizador do trabalho das equipes na APS.
A PNAB orienta que cada Unidade Básica de Saúde e cada equipe possuam um território explicitamente delimitado, como distribuição populacional, características geográficas, acessibilidade, vulnerabilidades sociais e capacidade instalada dos serviços.
A área de abrangência organiza o acesso, delimita responsabilidades institucionais e contribui para a redução de vazios assistenciais e sobreposições de atendimento.



É importante compreender que, a partir da definição da área de abrangência, realiza-se a adscrição da população, que corresponde à vinculação formal das pessoas e das famílias a uma equipe de referência.
Esse vínculo permite identificar quem são os usuários sob cuidado da equipe, organizar a agenda, planejar ações programáticas, realizar acompanhamento dos casos ao longo do tempo e articular ações individuais e coletivas.
No processo de mapeamento territorial, a articulação entre área de abrangência e adscrição possibilita avançar da delimitação espacial para o reconhecimento qualificado da população. Essa etapa é essencial para identificar desigualdades internas ao território, grupos prioritários e áreas de maior vulnerabilidade, fortalecendo o planejamento local e a atuação da APS.
Antes de continuar, reflita:
Quais ferramentas você utiliza para determinar a área de abrangência e a delimitação da população adscrita em seu território?

Para conhecer uma experiência exitosa que associou formas clássicas a ferramentas tecnológicas mais atuais para mapear o território, basta clicar aqui.


Territórios Específicos
O mapeamento básico do território precisa reconhecer que os espaços de atuação da Atenção Primária não são homogêneos.
A própria PNAB admite a necessidade de adaptação do processo de trabalho das equipes às especificidades territoriais, especialmente em contextos que apresentam desafios diferenciados para a organização do cuidado.
Clique nos números para entender, de forma mais aprofundada, as singularidades de alguns desses territórios:
1. Ribeirinhos

Caracterizam-se por barreiras geográficas significativas, mobilidade predominantemente fluvial, dispersão populacional e forte influência dos ciclos naturais. Nessas áreas, o mapeamento precisa considerar tempos de deslocamento, sazonalidade, rotas de acesso e formas próprias de organização da vida cotidiana, de modo que a adscrição da população e a oferta das ações de saúde sejam compatíveis com essas condições.
2. Rurais

A baixa densidade populacional, as grandes extensões territoriais e as dificuldades de acesso físico exigem estratégias específicas de mapeamento. Identificar a localização das famílias, as distâncias entre domicílios, as condições das vias de acesso e a presença de equipamentos sociais é fundamental para planejar ações viáveis e garantir o acompanhamento contínuo da população.
4. Quilombolas

Apresentam especificidades históricas, culturais e sociais que devem ser consideradas no processo de territorialização. Nessas áreas, o mapeamento deve reconhecer as formas próprias de organização comunitária, o vínculo coletivo com a terra, os modos tradicionais de produção e subsistência e as desigualdades estruturais historicamente impostas a essas populações. A leitura territorial precisa ser sensível às dinâmicas culturais e às relações comunitárias, garantindo que as ações da Atenção Primária respeitem os saberes locais e promovam o cuidado de forma culturalmente adequada (Dantas, 2025).

3. Urbanos Complexos

Concentram elevada densidade populacional, intensa circulação de pessoas e profundas desigualdades sociais em espaços reduzidos. Nesses contextos, o mapeamento territorial precisa avançar para a identificação de microterritórios, áreas de maior risco social e ambiental, dinâmicas de mobilidade urbana e redes comunitárias, evitando abordagens homogêneas que não respondem à diversidade interna do território (Roux, 2015).
5. Povos Originários

Exigem uma abordagem diferenciada, que considere as especificidades socioculturais, territoriais e cosmológicas desses povos. O mapeamento deve contemplar as formas próprias de ocupação do espaço, a mobilidade territorial, as práticas tradicionais de cuidado e a relação intrínseca entre território, identidade e saúde.
Cadastramento da População
A importância do cadastro correto que vincula indivíduos e suas famílias/domicílios a uma equipe atuante na APS
O cadastramento na Atenção Primária à Saúde é essencial para a territorialização, a adscrição da população e a organização do cuidado, conforme a PNAB.
Ao qualificar as informações em saúde, permite identificar vulnerabilidades, planejar ações e fortalecer a APS como porta de entrada e coordenadora do cuidado, sendo um instrumento estratégico para a efetividade e a equidade do SUS.

Clique aqui para acessar o Manual do sistema e-SUS APS e conhecer os detalhes de como esses registros são feitos, organizados e utilizados pela Atenção Primária.





Você já ouviu falar sobre o novo modelo de Cofinanciamento Federal da APS e como ele influencia diretamente a Territorialização?
Compreender o novo modelo de Cofinanciamento Federal da Atenção Primária à Saúde, apresentado pelo Ministério da Saúde em 2024 (Portaria GM/MS nº 3.493, de 10 de abril de 2024), ajuda a incorporar indicadores que estimulam boas práticas, com foco no acompanhamento do cuidado, na qualificação das ações das equipes e na melhoria dos resultados em saúde.
Esses indicadores são construídos a partir de informações produzidas e registradas rotineiramente pelas equipes, relacionadas especialmente ao cadastro individual e à territorialização realizada de forma adequada.
Por isso, conhecer esse modelo não é apenas entender uma norma: é reconhecer como ele orienta o trabalho cotidiano, fortalece a organização do cuidado e evidencia a importância de uma leitura territorial precisa.
Fica a reflexão para você aprofundar: o quanto você compreende esse novo modelo e de que maneira ele transforma o modo de territorializar e planejar na APS?
Agora vamos avançar para os Elementos indissociáveis na Territorialização
Considerando o território como espaço vivo, dinâmico e diverso, fica evidente que há alguns elementos que não podem ser desconsiderados na construção do mapa territorial. Eles são fundamentais para que a leitura do território seja realmente qualificada e útil para o planejamento em saúde.
Confira os principais elementos, clicando nos títulos:
Dados epidemiológicos e sanitários
Os dados epidemiológicos permitem transformar o território conhecido empiricamente pelas equipes em um território analisado, capaz de orientar decisões, priorizações e estratégias de cuidado. A PNAB estabelece que as equipes de APS devem assumir responsabilidade sanitária sobre a população adscrita em seu território, articulando ações assistenciais, de vigilância e de promoção da saúde. Essa responsabilidade pressupõe o uso sistemático das informações disponíveis, para compreender o que adoece, o que mata e quais riscos estão presentes naquele território específico, evitando abordagens genéricas ou descontextualizadas (Brasil, 2017). Assim, os dados epidemiológicos deixam de ser apenas indicadores estatísticos e passam a ser instrumentos centrais para a leitura qualificada do território.
Adoecimento, mortalidade e agravos locais
A análise dos padrões de adoecimento e mortalidade deve ser realizada sempre a partir do recorte territorial da área de abrangência e da população adscrita. Conhecer os agravos mais frequentes, as principais causas de morte e a distribuição desses eventos no território permite às equipes identificar problemas prioritários, reconhecer desigualdades internas e planejar ações mais adequadas às necessidades locais.
Arboviroses, saneamento e riscos ambientais e de trabalho
Alguns agravos e condições sanitárias evidenciam de forma particularmente precisa a relação entre território e saúde. As arboviroses, por exemplo, expressam a interação entre ambiente, condições de moradia, saneamento e organização urbana, exigindo que a leitura epidemiológica esteja articulada à leitura territorial. Da mesma forma, as condições de saneamento básico refletem desigualdades estruturais do território e impactam diretamente o risco de adoecimento da população (Brasil, 2024).
Os riscos ambientais e os agravos relacionados ao trabalho também devem ser incorporados à análise territorial, uma vez que o território é, simultaneamente, espaço de moradia, circulação e produção. Reconhecer atividades produtivas predominantes, exposições ambientais e situações de risco permite que a APS amplie seu olhar para além da queixa clínica imediata, articulando-se com a vigilância ambiental, sanitária e do trabalhador.
Planejamento Territorial e Análise Situacional


Vamos entender como a leitura do território se articula com o planejamento das ações em saúde?
A análise situacional é uma ferramenta estratégica da Atenção Primária à Saúde, porque integra esses dois movimentos: ela parte da leitura do território para orientar o planejamento. Ao realizar essa articulação, as equipes conseguem compreender a realidade local, identificar necessidades prioritárias e organizar intervenções mais coerentes com o contexto em que atuam.
É a partir das informações produzidas pelo cadastramento, dos dados epidemiológicos e sanitários e do conhecimento construído pelas equipes no cotidiano do território que se torna possível desenvolver uma leitura crítica da realidade local. Esse é o momento de identificar problemas prioritários, riscos, vulnerabilidades e também potencialidades que orientarão a tomada de decisão.
É essencial transformar dados brutos em informações qualificadas, capazes de orientar a organização do processo de trabalho e a formulação de respostas coerentes às necessidades reais da população adscrita. Essa qualificação fortalece o planejamento e torna as intervenções mais efetivas no território.
Ferramentas do Planejamento Territorial
O uso de ferramentas para o planejamento territorial possibilita compreender o território para além de seus limites geográficos, incorporando informações sobre população, condições de vida, riscos e organização da rede de serviços.
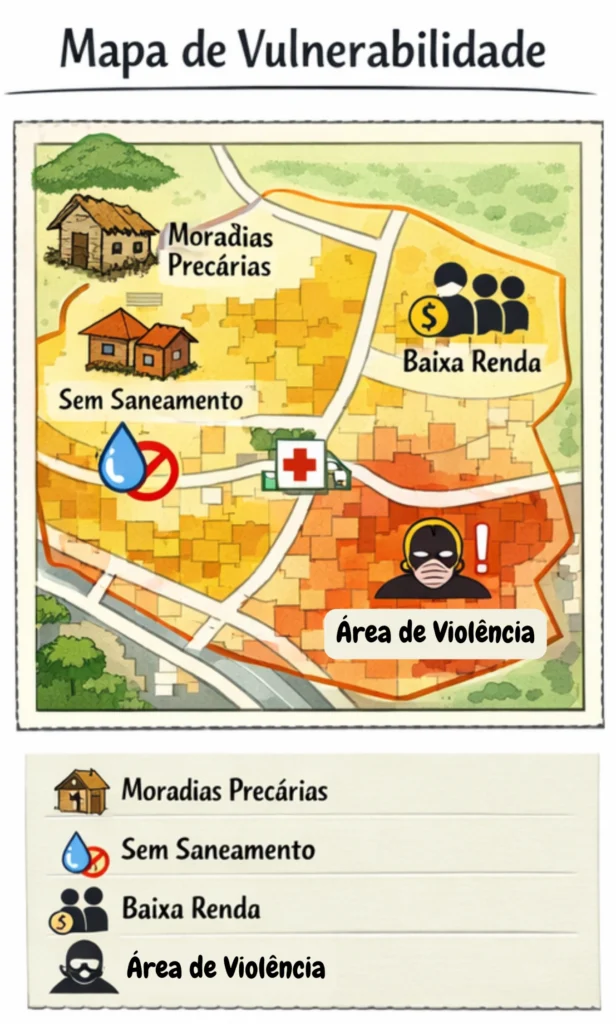
Clique nos quadros a seguir para conhecer três tipos de mapas que podem ser elaborados para a organização desses serviços:
MAPA DA ÁREA
MAPA DE VULNERABILIDADES E MAPA DE RISCOS EPIDEMIOLÓGICOS

Para auxiliá-lo na construção ou na atualização de mapas de território, acesse o e-book: “Geoprocessamento em Saúde, Cadastramento e Territorialização”, clicando aqui.
Análise Situacional
No âmbito do Sistema Único de Saúde, a Análise Situacional do Território é uma atribuição central da Atenção Primária à Saúde. Ela se alinha aos princípios de integralidade, equidade e coordenação do cuidado, orientando as ações a partir do conhecimento da população adscrita, dos riscos, das vulnerabilidades presentes no território, dos agravos mais frequentes e dos determinantes sociais em saúde.
Clique nas abas a seguir para entender melhor como essa análise é realizada:
- Análise situacional em saúde no território
- Barreiras geográficas e de acesso aos serviços de saúde
- Priorização de problemas
- Fundamentação normativa
Esta é uma etapa central da territorialização na Atenção Primária à Saúde, pois consiste na análise crítica dos dados do território, transformando-os em informações capazes de explicar a situação de saúde da população e subsidiar o planejamento das ações. Trata-se de um processo permanente e dinâmico, que reconhece o território em constante transformação e exige da equipe multiprofissional o acompanhamento contínuo das mudanças demográficas, epidemiológicas, sociais e ambientais e de seus impactos sobre o adoecimento, o uso dos serviços e as necessidades de cuidado.
Essa análise deve ser contextualizada e referenciada, articulando dados epidemiológicos, socioeconômicos, ambientais, assistenciais e políticos.
A identificação das barreiras de acesso é um achado central da análise situacional em saúde, pois o acesso aos serviços vai além da existência física da unidade, envolvendo múltiplos fatores que podem facilitar ou dificultar sua utilização.
Segundo Colussi e Pereira (2016), essas barreiras incluem dimensões geográficas, como características do território, longas distâncias, precariedade das vias e ausência de transporte, que afetam especialmente grupos mais vulneráveis, além de barreiras organizacionais, socioculturais e econômicas, como horários incompatíveis, dificuldades de agendamento, percepção negativa do serviço, custos e perda de renda. A análise dessas barreiras evidencia que o não acesso aos serviços resulta, majoritariamente, de obstáculos estruturais e sociais presentes no território, e não da falta de interesse da população.
A análise situacional deve avançar da identificação de problemas para sua priorização, considerando que os agravos se articulam entre si e com os determinantes sociais, não devendo ser analisados de forma isolada. Esse processo envolve avaliar a magnitude e a distribuição dos problemas no território, a vulnerabilidade dos grupos afetados, a capacidade de resposta da equipe e a percepção da própria população, valorizando a escuta comunitária para orientar ações mais equitativas e efetivas. Além disso, é fundamental reconhecer que o território também reúne potencialidades, saberes, redes de apoio e iniciativas sociais, cuja identificação fortalece o planejamento local, o vínculo com a comunidade e a corresponsabilização no cuidado, evitando intervenções descontextualizadas e pouco sustentáveis.
Amparada pela Lei nº 8.080/1990, que define a vigilância em saúde como o conjunto de ações voltadas ao conhecimento, à prevenção e ao controle de riscos e agravos, a análise situacional se consolida como um instrumento estratégico ao integrar dados epidemiológicos à realidade local.
Dessa forma, ao articular saberes da APS e da Vigilância em Saúde, ela qualifica o planejamento, a priorização de problemas e a organização do cuidado, fortalecendo a APS como ordenadora da rede de atenção (Brasil, 1990).
Esta é uma etapa central da territorialização na Atenção Primária à Saúde, pois consiste na análise crítica dos dados do território, transformando-os em informações capazes de explicar a situação de saúde da população e subsidiar o planejamento das ações. Trata-se de um processo permanente e dinâmico, que reconhece o território em constante transformação e exige da equipe multiprofissional o acompanhamento contínuo das mudanças demográficas, epidemiológicas, sociais e ambientais e de seus impactos sobre o adoecimento, o uso dos serviços e as necessidades de cuidado.
Essa análise deve ser contextualizada e referenciada, articulando dados epidemiológicos, socioeconômicos, ambientais, assistenciais e políticos.
A identificação das barreiras de acesso é um achado central da análise situacional em saúde, pois o acesso aos serviços vai além da existência física da unidade, envolvendo múltiplos fatores que podem facilitar ou dificultar sua utilização.
Segundo Colussi e Pereira (2016), essas barreiras incluem dimensões geográficas, como características do território, longas distâncias, precariedade das vias e ausência de transporte, que afetam especialmente grupos mais vulneráveis, além de barreiras organizacionais, socioculturais e econômicas, como horários incompatíveis, dificuldades de agendamento, percepção negativa do serviço, custos e perda de renda. A análise dessas barreiras evidencia que o não acesso aos serviços resulta, majoritariamente, de obstáculos estruturais e sociais presentes no território, e não da falta de interesse da população.
A análise situacional deve avançar da identificação de problemas para sua priorização, considerando que os agravos se articulam entre si e com os determinantes sociais, não devendo ser analisados de forma isolada. Esse processo envolve avaliar a magnitude e a distribuição dos problemas no território, a vulnerabilidade dos grupos afetados, a capacidade de resposta da equipe e a percepção da própria população, valorizando a escuta comunitária para orientar ações mais equitativas e efetivas. Além disso, é fundamental reconhecer que o território também reúne potencialidades, saberes, redes de apoio e iniciativas sociais, cuja identificação fortalece o planejamento local, o vínculo com a comunidade e a corresponsabilização no cuidado, evitando intervenções descontextualizadas e pouco sustentáveis.
Amparada pela Lei nº 8.080/1990, que define a vigilância em saúde como o conjunto de ações voltadas ao conhecimento, à prevenção e ao controle de riscos e agravos, a análise situacional se consolida como um instrumento estratégico ao integrar dados epidemiológicos à realidade local.
Dessa forma, ao articular saberes da APS e da Vigilância em Saúde, ela qualifica o planejamento, a priorização de problemas e a organização do cuidado, fortalecendo a APS como ordenadora da rede de atenção (Brasil, 1990).
Qual a melhor forma de organizar o processo de trabalho da APS?
A organização do processo de trabalho na Atenção Primária à Saúde é uma etapa decisiva para transformar a leitura do território e a análise situacional em ações concretas de cuidado.
Conforme orienta a Política Nacional de Atenção Básica, o trabalho das equipes deve ser estruturado a partir do território, da população adscrita e das necessidades de saúde identificadas. Essa organização é essencial para garantir acesso oportuno, continuidade do cuidado e coordenação das ações no âmbito da Rede de Atenção à Saúde (Brasil, 2017).


1ª Etapa – Definição de prioridades
A definição de prioridades no processo de trabalho da Atenção Primária à Saúde deve partir do reconhecimento das diferentes situações de risco e vulnerabilidade presentes no território, superando uma lógica baseada exclusivamente na ordem de chegada ou na demanda espontânea. A Política Nacional de Atenção Básica orienta que as equipes organizem suas ações considerando riscos, vulnerabilidades e necessidades de saúde da população adscrita, de modo a garantir atenção equitativa e cuidado contínuo (Brasil, 2017).
2ª Etapa – Organização das agendas e dos fluxos assistenciais
Essa etapa deve estar alinhada às prioridades e às necessidades do território, garantindo acesso, escuta qualificada e resolutividade. Conforme o Caderno de Atenção Básica nº 28, isso pressupõe agendas flexíveis e articulação entre atendimentos programados, demanda espontânea e ações coletivas, com definição clara de fluxos internos e externos, de modo a evitar filas, encaminhamentos inadequados e rupturas no cuidado, fortalecendo a eficiência do serviço e a responsabilização da equipe.
Para aprofundamento dessas diretrizes e orientações operacionais, recomendamos a consulta ao Caderno de Atenção Básica nº 28. Para acessá-lo basta clicar aqui.
Clique nas setas para navegar:
1ª Etapa – Definição de prioridades
A definição de prioridades no processo de trabalho da Atenção Primária à Saúde deve partir do reconhecimento das diferentes situações de risco e vulnerabilidade presentes no território, superando uma lógica baseada exclusivamente na ordem de chegada ou na demanda espontânea. A Política Nacional de Atenção Básica orienta que as equipes organizem suas ações considerando riscos, vulnerabilidades e necessidades de saúde da população adscrita, de modo a garantir atenção equitativa e cuidado contínuo (Brasil, 2017).
2ª Etapa – Organização das agendas e dos fluxos assistenciais
Essa etapa deve estar alinhada às prioridades e às necessidades do território, garantindo acesso, escuta qualificada e resolutividade. Conforme o Caderno de Atenção Básica nº 28, isso pressupõe agendas flexíveis e articulação entre atendimentos programados, demanda espontânea e ações coletivas, com definição clara de fluxos internos e externos, de modo a evitar filas, encaminhamentos inadequados e rupturas no cuidado, fortalecendo a eficiência do serviço e a responsabilização da equipe.
Para aprofundamento dessas diretrizes e orientações operacionais, recomendamos a consulta ao Caderno de Atenção Básica nº 28. Para acessá-lo basta clicar aqui.
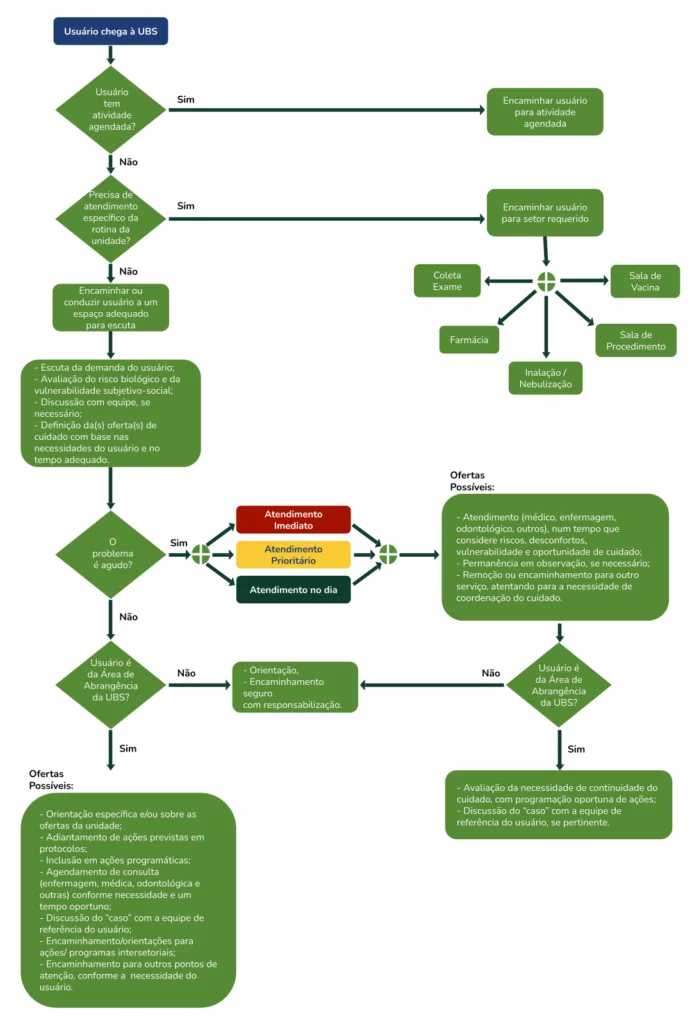
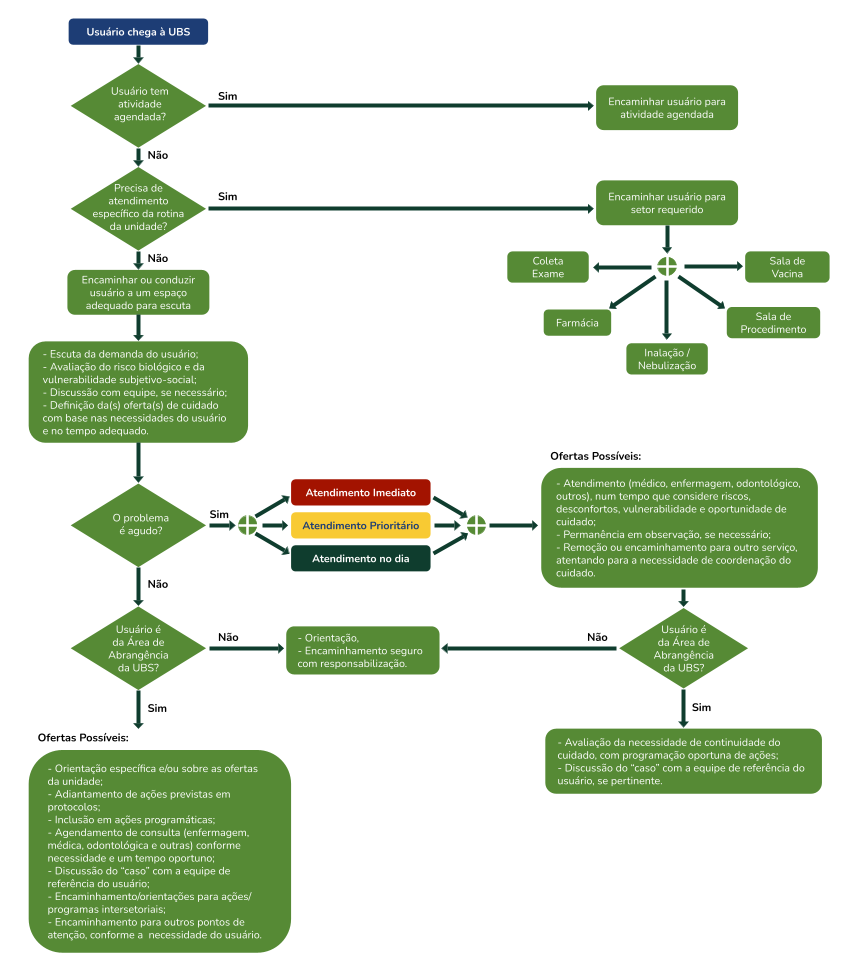
O Ministério da Saúde, em seu caderno de Atenção Básica nº 28, propôs um exemplo de FLUXOGRAMA para auxiliar na organização do seu processo de trabalho para o atendimento da demanda espontânea na UBS.
Confira:
O Ministério da Saúde, em seu caderno de Atenção Básica nº 28, propôs um exemplo de FLUXOGRAMA para auxiliar na organização do seu processo de trabalho para o atendimento da demanda espontânea na UBS.
Clique na imagem para ampliá-la e conferir o Fluxograma:
Usuário chega à UBS
O usuário possui atividade agendada?
Não
Sim
O usuário possui atividade agendada?
Não
Precisa de atendimento específico da rotina da unidade?
Não
Sim
Sim
Encaminhar o usuário para a atividade agendada.
O usuário possui atividade agendada?
Não
Precisa de atendimento específico da rotina da unidade?
Não
Encaminhar ou conduzir o usuário a um espaço adequado para escuta qualificada.
- Escuta da demanda do usuário;
- Avaliação do risco biológico e da vulnerabilidade subjetivo-social;
- Discussão com a equipe, se necessário;
- Definição da(s) oferta(s) de cuidado com base nas necessidades do usuário e no tempo adequado.
O problema é agudo?
Não
Sim
Sim
Encaminhar o usuário para o setor requerido, conforme necessidade:
- Sala de Vacina
- Farmácia
- Coleta de Exames
- Sala de Procedimentos
- Inalação / Nebulização
Sim
Encaminhar o usuário para a atividade agendada.
O usuário possui atividade agendada?
Não
Precisa de atendimento específico da rotina da unidade?
Não
Encaminhar ou conduzir o usuário a um espaço adequado para escuta qualificada.
- Escuta da demanda do usuário;
- Avaliação do risco biológico e da vulnerabilidade subjetivo-social;
- Discussão com a equipe, se necessário;
- Definição da(s) oferta(s) de cuidado com base nas necessidades do usuário e no tempo adequado.
O problema é agudo?
Não
O usuário é da área de abrangência da UBS?
Não
Sim
Sim
Atendimento imediato
Atendimento prioritário
Atendimento no mesmo dia
Ofertas possíveis:
- Atendimento (médico, enfermagem, odontológico, outros), num tempo que considere riscos, desconfortos, vulnerabilidade e oportunidade de cuidado;
- Permanência em observação, se necessário;
- Remoção ou encaminhamento para outro serviço, atentando para a necessidade de coordenação do cuidado.
O usuário é da área de abrangência da UBS?
Não
Sim
Sim
Encaminhar o usuário para o setor requerido, conforme necessidade:
- Sala de Vacina
- Farmácia
- Coleta de Exames
- Sala de Procedimentos
- Inalação / Nebulização
Sim
Encaminhar o usuário para a atividade agendada.
O usuário possui atividade agendada?
Não
Precisa de atendimento específico da rotina da unidade?
Não
Encaminhar ou conduzir o usuário a um espaço adequado para escuta qualificada.
- Escuta da demanda do usuário;
- Avaliação do risco biológico e da vulnerabilidade subjetivo-social;
- Discussão com a equipe, se necessário;
- Definição da(s) oferta(s) de cuidado com base nas necessidades do usuário e no tempo adequado.
O problema é agudo?
Não
O usuário é da área de abrangência da UBS?
Não
- Orientação;
- Encaminhamento seguro com responsabilização.
Sim
Ofertas possíveis:
- Orientação específica e/ou sobre as ofertas da unidade;
- Adiantamento de ações previstas em protocolos;
- Inclusão em ações programáticas;
- Agendamento de consultas (enfermagem, médica, odontológica e outras), conforme necessidade e em tempo oportuno;
- Discussão do “caso” com a equipe de referência do usuário;
- Encaminhamento / orientações para ações / programas intersetoriais;
- Encaminhamento para outros pontos de atenção, conforme a necessidade do usuário.
Sim
Atendimento imediato
Atendimento prioritário
Atendimento no mesmo dia
Ofertas possíveis:
- Atendimento (médico, enfermagem, odontológico, outros), num tempo que considere riscos, desconfortos, vulnerabilidade e oportunidade de cuidado;
- Permanência em observação, se necessário;
- Remoção ou encaminhamento para outro serviço, atentando para a necessidade de coordenação do cuidado.
O usuário é da área de abrangência da UBS?
Não
- Orientação;
- Encaminhamento seguro com responsabilização.
Sim
Avaliação da necessidade de continuidade do cuidado, com programação oportuna de ações;
Discussão do “caso” com a equipe de referência do usuário, se pertinente.
Sim
Encaminhar o usuário para o setor requerido, conforme necessidade:
- Sala de Vacina
- Farmácia
- Coleta de Exames
- Sala de Procedimentos
- Inalação / Nebulização
Sim
Encaminhar o usuário para a atividade agendada.

Para saber mais sobre a APS como coordenadora do cuidado e ordenadora da RAS, clique aqui e acesse o e-book da disciplina.
Planejamento Operativo e Intervenção Territorial
Agora é o momento de integrar todos os conceitos vistos em uma abordagem prática, orientada à aplicação do planejamento territorial no cotidiano da Atenção Primária à Saúde.
Juntos veremos como a leitura do território, a análise situacional e a organização do processo de trabalho são traduzidas em planos de ação, estratégias de intervenção e práticas resolutivas centradas na população adscrita.

Planejamento Territorial na prática da APS
A territorialização, a análise situacional e a organização do processo de trabalho podem ser replicadas e aplicadas na prática cotidiana da Atenção Primária à Saúde. Nesse momento, o planejamento territorial deixa de ser um exercício teórico e passa a orientar decisões concretas, intervenções e práticas resolutivas no território, fortalecendo o papel da APS como base do modelo de atenção do SUS.
Clique nos conceitos para compreender melhor como o planejamento é realizado:
Planos de Ação
Metas e Indicadores


Otimização de Recursos
A partir do planejamento territorial estruturado, quais estratégias de intervenção podem ser utilizadas?
As estratégias de intervenção territorial decorrem diretamente do planejamento operativo e devem estar alinhadas às necessidades identificadas no território, considerando vulnerabilidades sociais, riscos sanitários e características da população adscrita.
Clique nas imagens a seguir para conhecer melhor algumas das ações:
Ações para populações vulneráveis
Identificação de grupos em maior vulnerabilidade, como crianças sem acompanhamento vacinal, idosos isolados, famílias com condições precárias de moradia e pessoas com doenças crônicas sem seguimento regular.
Intervenções comunitárias e intersetoriais
A leitura ampliada do território evidencia problemas que ultrapassam o setor de saúde, demandando a articulação da equipe com outros setores da gestão municipal, como limpeza urbana e assistência social.
Visita domiciliar
A visita domiciliar, reorganizada a partir de critérios de risco, consolida-se como estratégia de intervenção ao priorizar situações de maior vulnerabilidade e alinhar o cuidado a uma lógica de planejamento orientada pela estratificação de risco familiar, promovendo a equidade.
Práticas resolutivas centradas no território
As práticas resolutivas centradas no território nascem da integração entre planejamento, intervenção e organização do processo de trabalho. Quando esses elementos se articulam, a Atenção Primária se fortalece como base do modelo de atenção e como grande COORDENADORA DO CUIDADO na Rede de Atenção à Saúde.
Agora é hora de transformar conhecimento em ação. Vamos colocar a mão na massa e entender como isso acontece na prática!
Modelo de atenção aplicado ao território
O modelo de atenção deve superar a centralidade na resposta à demanda imediata e incorporar ações programadas, estratégias de busca ativa e intervenções coletivas, orientadas pelas características do território.

Priorização de ações por estratificação
A priorização de ações orientada pela estratificação de risco reafirma o compromisso com a equidade, ao direcionar esforços e recursos conforme as necessidades da população e contribuir para a redução das desigualdades em saúde.

Mas, na prática, como essas intervenções se articulam no território?

As intervenções descritas evidenciam a integração entre o cuidado individual, o cuidado coletivo e o cuidado ambiental, ao articular atendimentos clínicos, ações educativas, organização comunitária e iniciativas voltadas à vigilância e aos riscos sanitários. Essa integração fortalece a resolutividade da Atenção Primária à Saúde e materializa a integralidade do cuidado, ao articular diferentes dimensões da atenção à saúde.
Finalizando
Chegamos ao final dos estudos sobre a territorialização e o Planejamento Territorial. Ao longo do percurso, vimos que a territorialização, quando associada à análise situacional e ao planejamento operativo, permite transformar informações em decisões e intervenções concretas no cotidiano da Atenção Primária.
Compreendemos também que o território vai além de um espaço geográfico: ele é um espaço vivo, marcado por desigualdades, potencialidades, modos de vida e práticas sociais que orientam o trabalho das equipes de Atenção Primária.
Por fim, é essencial reconhecer que o planejamento territorial é um processo contínuo e coletivo, que pode ser adaptado e replicado em diferentes realidades, sempre respeitando as especificidades locais.
É essa capacidade de leitura crítica e ação contextualizada que fortalece a APS como coordenadora do cuidado e porta de entrada qualificada do SUS.
Esperamos que, após percorrer todo esse percurso, você reconheça a territorialização como uma ferramenta estratégica para qualificar o cuidado, organizar o processo de trabalho e fortalecer a Atenção Primária como eixo estruturante da Coordenação do Cuidado no Sistema Único de Saúde.




Continue sua trajetória formativa!
Sugerimos que você:
- Inicie seus estudos pela teleaula, que introduz os conceitos centrais conectando a teoria, a prática profissional e a realidade nos serviços de saúde.
- Leia o e-book com atenção, pois ele reúne os fundamentos teóricos que orientam a prática discutida na disciplina.
- Explore os materiais complementares para aprofundar sua compreensão e amplie seu olhar sobre os temas estudados.
- Realize a atividade avaliativa proposta para consolidar sua aprendizagem.
Até a próxima disciplina!
FICHA TÉCNICA
Coordenação-geral:
Ana Cláudia Cardozo Chaves-SAPS/MS
Ana Luiza Ferreira Rodrigues Caldas – SAPS/MS
Ana Paula Pinho – A.C. Camargo
Cristiane Martins Pantaleão – CONASEMS
Hisham Mohamad Hamida – CONASEMS
Mauro Junqueira – CONASEMS
Verônica Savatin Wottrich – CONASEMS
Coordenação técnica e pedagógica:
Beatriz Zocal da Silva – SAPS/MS
Danylo Santos Silva Vilaça SAPS/MS
Jacirene Gonçalves Lima Franco – SAPS/MS
Kelly Cristina Santana – CONASEMS
Maria da Penha Marques Sapata – CONASEMS
Marta de Sousa Lima – CONASEMS
Patricia da Silva Campos – CONASEMS
Soane Cristina Almeida dos Santos – CONASEMS
Thaís Coutinho – SAPS/MS
Valdívia França Marçal – CONASEMS
Assessoria executiva:
Antônio Jorge de Souza Marques
Elaboração de Conteúdo:
Eduardo Henrique Wentz Ribeiro
Designer Educacional:
Lidiane Cristina Porfirio – CONASEMS
Coordenação de Desenvolvimento Web e Gráfico:
Cristina Perrone – CONASEMS
Desenvolvimento Web:
Aidan Bruno – CONASEMS
Alexandre Itabayana – CONASEMS
Caroline Boaventura – CONASEMS
Projeto Gráfico e Design de Experiência:
Ygor Baeta Lourenço – CONASEMS
Ilustração:
Lucas Corrêa Mendonça – CONASEMS
Revisão Linguística:
Renata Pires – CONASEMS
Imagens:
Fototeca do CONASEMS
Flickr Ministério da Saúde
Flickr CONASEMS
Envato Elements
https://elements.envato.com
Freepik
https://br.freepik.com
Pexels
https://www.pexels.com/pt-br/