Aperfeiçoamento da Prática em Coordenação do Cuidado a partir da Atenção Primária à Saúde – APS
Módulo I – Princípios Fundamentais da APS e do SUS
Disciplina 4
Uso Racional dos Recursos da APS e a Qualidade do Gasto – Eficiência do Gasto

Seja bem-vindo(a) à Disciplina 4: Uso Racional dos Recursos da APS e a Qualidade do Gasto – Eficiência do Gasto!
Nesta disciplina conheceremos os principais aspectos sobre o financiamento da APS no SUS, bem como o uso racional de seus recursos. Além disso, você entenderá a importância de cada profissional na qualidade do gasto na APS.
A seguir, conheça os objetivos de aprendizagem.
Objetivos de Aprendizagem
Ao final de seus estudos, espera-se que você seja capaz de:
Clique nas setas para navegar.

Entender a importância do uso eficiente dos recursos públicos e dos insumos para o controle e a qualidade dos gastos em saúde.

Entender a importância da APS na eficiência do SUS.

Compreender o papel dos três Entes Federados no financiamento do SUS.

Compreender a diferença entre recursos de custeio e investimento na APS.

Entender os custos diretos e indiretos da sua unidade de saúde, com foco na eficiência e na sustentabilidade.

Entender o histórico do financiamento do SUS e da APS.

Entender o novo modelo de cofinanciamento federal da APS e o Índice de Equidade e Dimensionamento (IED) do seu município, considerando o componente de vulnerabilidade.

Entender o papel do profissional e da equipe na responsabilidade da eficiência dos gastos e da qualidade em saúde, na lógica da sustentabilidade do SUS.

Refletir, a partir dos exemplos práticos, sobre a importância da gestão eficiente e baseada em evidências, com foco na prevenção quaternária.
Passado, presente e futuro: avanços e perspectivas do Financiamento em Saúde no SUS
Quando falamos em financiamento do SUS, estamos falando de uma história que acompanha de perto as mudanças nas políticas sociais e nas formas de organização da saúde no Brasil.
A trajetória do financiamento do SUS está diretamente ligada às transformações do sistema de proteção social e às mudanças estruturais da saúde pública no país.
Para iniciar esta disciplina, vamos conhecer o histórico do financiamento em saúde no Brasil até o advento do SUS.
Vamos lá!
Passado, presente e futuro: avanços e perspectivas do Financiamento em Saúde no SUS
Ao longo da linha do tempo, sempre que você visualizar o ícone de mão junto a um botão amarelo, clique nele para ver o conteúdo.

Até a década de 1920 – Modelo Assistencialista
- Não havia sistema público organizado.
- O atendimento dependia de instituições religiosas, filantrópicas ou beneficentes.
- O financiamento era essencialmente privado (doações e pagamento direto).
- O Estado atuava apenas em campanhas sanitárias pontuais, especialmente contra epidemias urbanas.
- Havia forte exclusão e ausência de garantia de acesso.

Década de 1930 – Modelo Previdenciário (IAP)
- Criação dos Institutos de Aposentadorias e Pensões (IAP).
- A saúde era vinculada ao trabalho formal: quem contribuía tinha direito; quem não contribuía ficava excluído.
- O financiamento público foi ampliado, porém de forma segmentada e desigual.
- O Estado passou a financiar hospitais próprios e serviços conveniados.
- Predominava um modelo corporativo e excludente.

1960–1980 – Expansão da Medicina Previdenciária (INPS / INAMPS)
- Unificação dos IAP no Instituto Nacional de Previdência Social – INPS (1966) e criação do Instituto Nacional de Assistência Médica da Previdência Social – INAMPS (1977).
- Houve forte ampliação dos gastos com assistência médica.
- Consolidou-se um modelo hospitalocêntrico, centrado na compra de serviços privados.
- Mais de 70% dos recursos previdenciários eram destinados à rede privada.
- Observa-se pouca integração com ações de saúde pública.
Assistência curativa → financiada pela Previdência.
Saúde pública → dependente de orçamento fiscal instável.

Antes do SUS – Sistema Fragmentado
- Saúde Pública: organizada em campanhas para o combate a doenças transmissíveis.
- Medicina do Trabalho: vinculada a empresas e grupos privados.
- Medicina Previdenciária: custeada por institutos de categoria e instituições filantrópicas.
- Atenção fragmentada e desigual.
- Exclusão de milhões de brasileiros fora do mercado formal.

Início da década de 1980 – Crise do Modelo
- O financiamento era dividido entre Previdência Social (assistência médica) e orçamento fiscal (saúde pública).
- Havia crise econômica, inflação e aumento dos custos hospitalares.
- Os déficits na Previdência eram crescentes.
- Registrava-se queda na qualidade da assistência.
- As santas casas enfrentavam sobrecarga.
- Persistia a exclusão dos não contribuintes.
Décadas de 1970 e 1980 – Reforma Sanitária Brasileira (RSB)
- Contexto da redemocratização do país.
- Questionava-se o modelo caro, ineficiente, desigual e fragmentado.
- Criticava-se a forma de financiamento.
- Defendia-se um sistema público universal.
- Propunha-se uma base solidária de financiamento.
- Movimentos sociais, trabalhadores da saúde, universidades e entidades científicas foram mobilizados.
- A saúde era defendida como direito de cidadania e dever do Estado.
- Surgiu o projeto que daria origem ao SUS.

1988 – Constituição Federal (CF/88)
- Reconheceu a saúde como direito de todos e dever do Estado.
- Rompia com o modelo contributivo da Previdência.
- Instituía o princípio da Seguridade Social, integrando:
- Saúde
- Previdência
- Assistência social
- Estabelecia as bases legais do SUS.
- Definia o financiamento público com responsabilidade compartilhada entre União, estados e municípios.
- Introduzia a lógica da solidariedade social no financiamento.
- Mesmo com a promulgação da CF de 1988, houve desafios na implementação do modelo de financiamento da saúde.
- A CF/88 previa que 30% do Orçamento da Seguridade Social deveriam ser destinados à saúde.
- Essa regra nunca foi plenamente cumprida.
- A falta de definição clara de percentuais gerava instabilidade.
- A década de 1990 foi marcada por sucessivas crises de financiamento.
- Evidenciava-se que garantir o direito universal exigia bases legais e financeiras mais sólidas.

1990 – Leis da Saúde
Duas leis importantes para o financiamento em saúde foram promulgadas em 1990. Vamos conhecê-las!
Marco estrutural do SUS.
Organização e Financiamento:
- Define condições para promoção, proteção e recuperação da saúde.
- Estabelece que o financiamento deve vir principalmente do orçamento da Seguridade Social.
- Prevê fontes complementares:
- Orçamento fiscal dos entes federativos
- Fundos de saúde
- Convênios e contratos
- Prestação de serviços
- Doações e outras receitas legais
Responsabilidades Federativas
- União: formula políticas nacionais, coordena o sistema e o financianciamento de ações estratégicas e garante a cooperação técnica e financeira para estados e municípios.
- Estados: articulam regionalmente, fazem a gestão de redes estaduais, ofertam serviços de média e alta complexidade e apoiam tecnicamente os municípios.
- Municípios: executam ações e serviços mais próximos da população, especialmente na APS.
Consolida o princípio do financiamento tripartite (União, estados e municípios).
Complementa a Lei nº 8.080 e fortalece dois pilares:
Participação Social
- Institui Conferências de Saúde.
- Cria Conselhos de Saúde como instâncias permanentes de controle social.
Transferência de Recursos
- Regulamenta as transferências intergovernamentais.
- Define critérios para repasses automáticos de recursos entre os entes federativos.

2000 – Emenda Constitucional nº 29 (EC 29)
- Marco de estabilidade e responsabilidade federativa.
- Alterou a forma de cálculo dos gastos em saúde.
- A União passou a aplicar o valor do ano anterior acrescido da variação nominal do PIB.
- Definiu percentuais mínimos obrigatórios:
- Estados: mínimo de 12% da receita.
- Municípios: mínimo de 15%.
- União: conforme parâmetros definidos em lei complementar.
- Fortaleceu a descentralização.
- Ampliou a previsibilidade orçamentária.
- Consolidou o compromisso constitucional com o financiamento do SUS.

2012 – Lei Complementar nº 141
- Regulamentou a EC 29.
- Definiu com maior clareza:
- O que pode ser considerado gasto em saúde.
- Os critérios de transparência e controle.
- Buscou garantir maior estabilidade e segurança jurídica ao financiamento do SUS.

2000–2015 – Consolidação e Mudanças na Composição das Fontes
- O financiamento público era derivado de tributos (impostos, taxas e contribuições).
- Os recursos eram compartilhados entre União, estados, DF e municípios.
- A União combinava:
- Receitas próprias.
- Contribuições sociais.
- Outros tributos.
- Observa-se mudança gradual na composição das fontes federais.
Desafios Recentes e Desigualdades
- As mudanças na alocação de recursos federais geraram inflexões e retrocessos.
- Estados e municípios passaram a enfrentar maior pressão financeira.
- Todos os municípios investem acima do piso de 15%, mas:
- Municípios maiores mantêm crescimento constante.
- Municípios menores apresentam maior volatilidade.
- Persistem desigualdades na capacidade de arrecadação e gestão.
- Reforça-se a necessidade de políticas de financiamento mais equitativas.
O Financiamento em Saúde hoje
Agora que você já conhece o histórico do Financiamento em Saúde no Brasil, vamos explorar alguns aspectos característicos de seu funcionamento atual.
Orçamento da Seguridade Social
O orçamento da seguridade social reúne as receitas destinadas a financiar saúde, previdência e assistência social, conforme a Constituição de 1988. Ele é separado do orçamento fiscal e possui regras próprias, o que garante maior estabilidade e previsibilidade ao financiamento do SUS. Sua composição inclui principalmente contribuições sociais, entre as quais se destacam:
- COFINS – Contribuição para o Financiamento da Seguridade Social: incide sobre o faturamento das empresas e financia ações de saúde, previdência e assistência social.
- CSLL – Contribuição Social sobre o Lucro Líquido: cobrada de pessoas jurídicas com base no lucro, destinada ao custeio da seguridade social.
- PIS/Pasep – Programas de Integração Social e de Formação do Patrimônio do Servidor Público: contribuições incidentes sobre folha ou faturamento, voltadas ao abono salarial e ao seguro-desemprego, mas constitucionalmente também vinculadas ao financiamento da seguridade.
E de onde vem o dinheiro exatamente?
O financiamento do SUS é compartilhado entre a União, os estados, o Distrito Federal e os municípios. Cada um tem responsabilidades e fontes próprias de arrecadação. Nos estados e nos municípios, o dinheiro vem principalmente de:
- Impostos, multas, juros de mora e outros encargos decorrentes dos impostos.
- Dívida ativa dos impostos, multas, juros de mora, atualização monetária e outros encargos da dívida ativa dos impostos.
- Receitas de transferências constitucionais e legais.
- Transferência de recursos do SUS.
- Transferências voluntárias.
- Receitas de operações de crédito vinculadas à Saúde.
- Outras receitas orçamentárias.
Quais são os instrumentos de Planejamento do SUS?
Cada município deve atuar conforme os instrumentos apresentados no quadro a seguir, com o objetivo de garantir o exercício financeiro do ano, atendendo às diretrizes, aos objetivos e às metas previstas no Plano Plurianual (PPA), em consonância com a Lei Orçamentária Anual (LOA) e as Leis de Diretrizes Orçamentárias (LDO).
Orçamento da Seguridade Social
O orçamento da seguridade social reúne as receitas destinadas a financiar saúde, previdência e assistência social, conforme a Constituição de 1988. Ele é separado do orçamento fiscal e possui regras próprias, o que garante maior estabilidade e previsibilidade ao financiamento do SUS. Sua composição inclui principalmente contribuições sociais, entre as quais se destacam:
- COFINS – Contribuição para o Financiamento da Seguridade Social: incide sobre o faturamento das empresas e financia ações de saúde, previdência e assistência social.
- CSLL – Contribuição Social sobre o Lucro Líquido: cobrada de pessoas jurídicas com base no lucro, destinada ao custeio da seguridade social.
- PIS/Pasep – Programas de Integração Social e de Formação do Patrimônio do Servidor Público: contribuições incidentes sobre folha ou faturamento, voltadas ao abono salarial e ao seguro-desemprego, mas constitucionalmente também vinculadas ao financiamento da seguridade.
E de onde vem o dinheiro exatamente?
O financiamento do SUS é compartilhado entre a União, os estados, o Distrito Federal e os municípios. Cada um tem responsabilidades e fontes próprias de arrecadação. Nos estados e nos municípios, o dinheiro vem principalmente de:
- Impostos, multas, juros de mora e outros encargos decorrentes dos impostos.
- Dívida ativa dos impostos, multas, juros de mora, atualização monetária e outros encargos da dívida ativa dos impostos.
- Receitas de transferências constitucionais e legais.
- Transferência de recursos do SUS.
- Transferências voluntárias.
- Receitas de operações de crédito vinculadas à Saúde.
- Outras receitas orçamentárias.
Quais são os instrumentos de Planejamento do SUS?Cada município deve atuar conforme os instrumentos apresentados no quadro a seguir, com o objetivo de garantir o exercício financeiro do ano, atendendo às diretrizes, aos objetivos e às metas previstas no Plano Plurianual (PPA), em consonância com a Lei Orçamentária Anual (LOA) e as Leis de Diretrizes Orçamentárias (LDO).


No e-book da disciplina, você encontrará informações aprofundadas sobre como funciona o financiamento em saúde hoje! Acesse-o clicando aqui!
Na próxima temática você conhecerá os aspectos principais do financiamento e da qualidade em saúde!
Financiamento e Qualidade em Saúde: o Papel dos Profissionais da APS e da RAS na Construção de um SUS mais Sustentável



O financiamento da saúde e a sustentabilidade dos sistemas de saúde no mundo são temas complexos. Esse debate não envolve apenas o volume de recursos destinados ao setor, mas também a forma como esses recursos são utilizados para garantir acesso a ações e serviços de saúde de qualidade, com eficiência, eficácia e efetividade, conforme as necessidades da população. No Brasil, tais necessidades devem estar alinhadas aos princípios e às diretrizes do SUS.
Vamos aprofundar nesse assunto!



Qualidade em Saúde
O cuidado de qualidade é aquele capaz de maximizar o bem-estar do paciente, considerando o equilíbrio entre ganhos e perdas ao longo de todo o processo. Donabedian (1990) definiu os sete Pilares da Qualidade em Saúde. Vamos conhecê-los!
Clique nas setas abaixo para ver o conteúdo.

PILARES DA QUALIDADE DE DONABEDIAN
EFICÁCIA
Capacidade de realizar ações e processos que atendam aos objetivos propostos.
EFICIÊNCIA
Otimização dos recursos: capacidade de alcançar os resultados em relação aos recursos envolvidos.
EFETIVIDADE
Entrega dos serviços de melhor qualidade, garantindo impacto.
OTIMIZAÇÃO
Economia de tempo com atividades desnecessárias. Esse conceito está intimamente ligado à eficiência.
ACEITABILIDADE
Dimensão que destaca a autonomia do paciente, sua satisfação e suas necessidades.
LEGITIMIDADE
Conquista de reconhecimento e confiança da instituição pela equipe interna ou pela sociedade.
EQUIDADE
Garantia da qualidade conforme as necessidades dos usuários ou grupos, com vistas à redução das iniquidades.
PILARES DA QUALIDADE DE DONABEDIAN
- Eficácia
- Eficiência
- Efetividade
- Otimização
- Aceitabilidade
- Legitimidade
- Equidade
Além disso, Donabedian também define que a qualidade em saúde é analisada a partir da tríade estrutura–processo–resultado.
Vamos conhecer cada um dos aspectos dessa tríade!
Clique aqui
para ver o conteúdo.
Estrutura
Refere-se aos recursos disponíveis no território: infraestrutura, equipamentos, equipe, insumos, sistemas de informação e organização do serviço.
Processo
Envolve a forma como o cuidado ocorre na prática: acolhimento, planejamento das ações no território, vigilância em saúde, registro adequado, seguimento das linhas de cuidado e adesão aos protocolos clínicos.
Resultado
Diz respeito aos efeitos dessas ações na saúde da população, como redução de agravos, melhoria de indicadores e satisfação do usuário.
A qualidade dos gastos em saúde está diretamente relacionada ao financiamento. Sem recursos adequados, a estrutura se fragiliza, os processos se tornam menos eficientes e os resultados são comprometidos. Nesse contexto, a tríade de Donabedian contribui para identificar dificuldades e planejar intervenções mais efetivas na UBS.
A consolidação do SUS e a melhoria da qualidade em saúde passam pelo debate entre volume de recursos e eficiência do gasto. Embora o Brasil invista uma proporção do PIB semelhante à de países da Organização para a Cooperação e Desenvolvimento Econômico (OCDE), o gasto privado é elevado, indicando forte dependência de planos de saúde e de pagamentos diretos pelas famílias, ao mesmo tempo que o gasto público permanece relativamente baixo.
Além disso, há uma distorção no financiamento, marcada pela redução da participação federal e pelo aumento do peso financeiro sobre estados e municípios. Nesse contexto, financiar a saúde não significa apenas equilibrar receitas e despesas, mas garantir que os recursos públicos gerem melhores resultados, por meio da redução de desperdícios, do fortalecimento da gestão, da qualificação dos processos de trabalho e do foco na eficiência e na qualidade do cuidado no SUS.




Princípio da Eficiência
O princípio da eficiência, previsto no artigo 37 da Constituição Federal, orienta a administração pública a atuar com produtividade, bom desempenho e qualidade, garantindo a melhor utilização dos recursos públicos para gerar resultados positivos à população.
No SUS, eficiência vai além da conformidade legal: implica assegurar eficácia, economicidade e qualidade na prestação dos serviços de saúde. Não se trata apenas de reduzir custos, mas de transformar recursos financeiros, humanos e tecnológicos em maior acesso, integralidade do cuidado e promoção da equidade.
Vamos conhecer como o princípio da Eficiência se aplica ao SUS!
Clique nas setas para ver o conteúdo.
Clique nas setas para ver o conteúdo.
Governança, Planejamento e Transparência
- Eficiência no SUS depende de boa governança, planejamento ascendente, monitoramento e avaliação.
- Instrumentos como regulação assistencial, protocolos clínicos, sistemas de informação e financiamento vinculado ao desempenho fortalecem a gestão orientada a resultados.
- Um sistema eficiente reduz desperdícios, retrabalho e ineficiências estruturais por meio de decisões baseadas em dados e prioridades do território.
Gestão Estratégica de Pessoas e Processos
- Eficiência envolve organizar processos de trabalho e gerir adequadamente os recursos humanos.
- Isso significa evitar duplicidades, reduzir retrabalho, melhorar fluxos e fortalecer a coordenação do cuidado.
- Produtividade, bom desempenho e qualidade caminham juntos quando as equipes atuam de forma integrada e orientada a resultados.
Uso Inteligente de Tecnologias e Informação
- Tecnologias e sistemas de informação são instrumentos centrais para a eficiência.
- Quando bem utilizados, qualificam o acompanhamento dos usuários, fortalecem a continuidade do cuidado e apoiam decisões mais racionais.
- Eficiência é produzir melhores resultados com os recursos disponíveis – e informação qualificada é parte essencial disso.
APS como Ordenadora do Cuidado
- O fortalecimento da Atenção Primária é estratégico para a eficiência do SUS.
- Uma APS resolutiva organiza a Rede de Atenção à Saúde, amplia acesso, melhora a integralidade do cuidado e evita custos desnecessários em outros níveis de atenção.
- Planejamento adequado, gestão estratégica e organização da oferta são fundamentais para transformar recursos em valor sanitário.
Equidade: Pilar Transversal da Eficiência
- No SUS, a eficiência não pode ser separada da equidade.
- Decisões verdadeiramente eficientes são aquelas que, além de melhorar resultados globais, reduzem iniquidades e priorizam populações em maior vulnerabilidade.
- Eficiência não é apenas otimizar recursos – é alocá-los de forma racional, transparente e orientada a resultados, onde as necessidades são maiores.
- Eficiência e equidade não são opostas: uma gestão verdadeiramente eficiente é necessariamente equitativa.
Governança, Planejamento e Transparência
- Eficiência no SUS depende de boa governança, planejamento ascendente, monitoramento e avaliação.
- Instrumentos como regulação assistencial, protocolos clínicos, sistemas de informação e financiamento vinculado ao desempenho fortalecem a gestão orientada a resultados.
- Um sistema eficiente reduz desperdícios, retrabalho e ineficiências estruturais por meio de decisões baseadas em dados e prioridades do território.
Gestão Estratégica de Pessoas e Processos
- Eficiência envolve organizar processos de trabalho e gerir adequadamente os recursos humanos.
- Isso significa evitar duplicidades, reduzir retrabalho, melhorar fluxos e fortalecer a coordenação do cuidado.
- Produtividade, bom desempenho e qualidade caminham juntos quando as equipes atuam de forma integrada e orientada a resultados.
Uso Inteligente de Tecnologias e Informação
- Tecnologias e sistemas de informação são instrumentos centrais para a eficiência.
- Quando bem utilizados, qualificam o acompanhamento dos usuários, fortalecem a continuidade do cuidado e apoiam decisões mais racionais.
- Eficiência é produzir melhores resultados com os recursos disponíveis – e informação qualificada é parte essencial disso.
APS como Ordenadora do Cuidado
- O fortalecimento da Atenção Primária é estratégico para a eficiência do SUS.
- Uma APS resolutiva organiza a Rede de Atenção à Saúde, amplia acesso, melhora a integralidade do cuidado e evita custos desnecessários em outros níveis de atenção.
- Planejamento adequado, gestão estratégica e organização da oferta são fundamentais para transformar recursos em valor sanitário.
Equidade: Pilar Transversal da Eficiência
- No SUS, a eficiência não pode ser separada da equidade.
- Decisões verdadeiramente eficientes são aquelas que, além de melhorar resultados globais, reduzem iniquidades e priorizam populações em maior vulnerabilidade.
- Eficiência não é apenas otimizar recursos – é alocá-los de forma racional, transparente e orientada a resultados, onde as necessidades são maiores.
- Eficiência e equidade não são opostas: uma gestão verdadeiramente eficiente é necessariamente equitativa.
Discutir eficiência no financiamento da saúde não significa adotar uma lógica restritiva.
A sustentabilidade do SUS depende tanto do volume de recursos quanto da capacidade de alocá-los com racionalidade, transparência e compromisso com qualidade e responsabilidade social.
E como traduzir essa discussão para o cotidiano do nosso trabalho?
Vamos começar com uma reflexão simples: você já parou para pensar quanto custa a sua unidade de saúde?

O custo de uma unidade de saúde envolve tanto elementos visíveis, como recursos humanos e insumos, quanto custos indiretos frequentemente negligenciados, como despesas com água, energia, transporte e serviços de apoio.

Compreender esse conjunto é fundamental para avaliar o nível de eficiência do serviço e identificar oportunidades de melhoria.

Nesse contexto, até itens aparentemente simples, como copos descartáveis, podem representar gastos significativos ao longo do tempo, evidenciando a importância do uso consciente e sustentável dos recursos.

No entanto, a eficiência não se restringe aos materiais, estando também relacionada à organização do processo de trabalho. Situações como a repetição de exames já realizados, sem consulta ao prontuário, geram custos desnecessários e não agregam valor ao cuidado.
Assim, ser eficiente implica utilizar adequadamente os recursos disponíveis e tomar decisões clínicas qualificadas, fazendo o necessário, no momento oportuno, com foco na qualidade do cuidado e na sustentabilidade do sistema.

O custo de uma unidade de saúde envolve tanto elementos visíveis, como recursos humanos e insumos, quanto custos indiretos frequentemente negligenciados, como despesas com água, energia, transporte e serviços de apoio.

Compreender esse conjunto é fundamental para avaliar o nível de eficiência do serviço e identificar oportunidades de melhoria.

Nesse contexto, até itens aparentemente simples, como copos descartáveis, podem representar gastos significativos ao longo do tempo, evidenciando a importância do uso consciente e sustentável dos recursos.

No entanto, a eficiência não se restringe aos materiais, estando também relacionada à organização do processo de trabalho. Situações como a repetição de exames já realizados, sem consulta ao prontuário, geram custos desnecessários e não agregam valor ao cuidado.
Assim, ser eficiente implica utilizar adequadamente os recursos disponíveis e tomar decisões clínicas qualificadas, fazendo o necessário, no momento oportuno, com foco na qualidade do cuidado e na sustentabilidade do sistema.
Outro aspecto importante para a eficiência do gasto em saúde e, consequentemente, a tomada de decisão, diz respeito ao perfil epidemiológico do seu município.
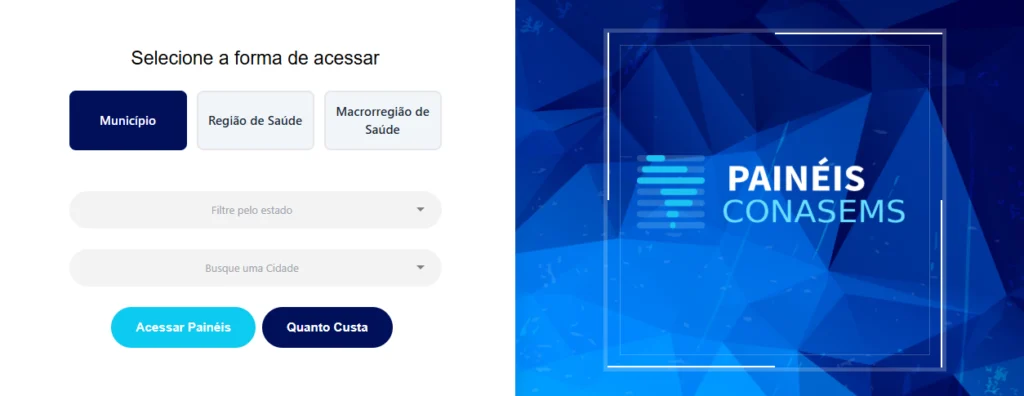
Você já conhece os painéis do Conasems?
Nele você consegue selecionar seu município, região ou macrorregião de Saúde para conhecer diversas informações. Além de um panorama geral da área escolhida, também é possível consultar dados sobre a atuação da APS, da Vigilância em Saúde e da gestão financeira.
Além disso, com a ferramenta Quanto Custa, você consegue fazer cálculos referentes aos gastos em saúde de seu município ou região. Clique aqui para acessar a ferramenta.
Na teleaula, você pode conhecer melhor os painéis do Conasems e como utilizar essa ferramenta.
Sustentabilidade do SUS
A sustentabilidade do SUS vai além da dimensão ambiental e envolve o uso ético, racional e eficiente dos recursos financeiros, materiais e humanos disponíveis. Trata-se de garantir que os recursos investidos sejam capazes de produzir melhores resultados em saúde para a população.
Nos últimos 35 anos, o SUS avançou na ampliação do acesso, na proteção financeira e na redução de desigualdades, mas ainda enfrenta desafios estruturais para transformar gastos públicos em melhores resultados. Assim, sua sustentabilidade depende do equilíbrio entre os recursos disponíveis e as demandas crescentes que pressionam o sistema.
No entanto, existem vários desafios para a sustentabilidade do SUS.
Conheça alguns desses desafios clicando nos títulos abaixo.
Mudanças no perfil epidemiológico e demográfico
O envelhecimento da população e o aumento da expectativa de vida criam tendências de aumento de gastos com internações, exames complementares e de diagnóstico.
Emergências em saúde pública
As emergências em saúde pública, como a pandemia de Covid-19, as epidemias de dengue e as emergências climáticas (entre elas as enchentes e as ondas de calor), podem ocasionar mudanças no perfil de atendimento das unidades e sobrecarga para o sistema de saúde.
Incorporações tecnológicas
A incorporação de novas tecnologias no setor de saúde, como equipamentos para realização de exames de imagem e diagnóstico, também constitui desafio à sustentabilidade do SUS.

A APS é o primeiro nível de atenção e a principal porta de entrada do sistema de saúde. Nesse espaço, o cuidado é organizado a partir das necessidades da população atendida, assumindo responsabilidade pela saúde desse território e contribuindo para a organização da Rede de Atenção à Saúde (RAS).
Quanto mais estruturada, resolutiva e capaz de coordenar o cuidado, maior é a capacidade da APS de evitar procedimentos desnecessários e de alto custo, reduzir internações evitáveis, qualificar os encaminhamentos e promover o uso adequado das tecnologias em saúde.
Nesse sentido:
Clique nos botões para ver o conteúdo.
APS FORTE
Uso eficiente dos recursos
+
Menor pressão sobre média e alta complexidade
APS FRAGMENTADA
Aumento de internações, uso excessivo de exames, itinerários duplicados, maior custo assistencial



Dessa forma, a sustentabilidade financeira do SUS depende não apenas do volume de recursos, mas de como esses recursos são distribuídos ao longo da RAS – e nisso a APS tem papel decisivo.
A coordenação do cuidado realizada pela APS reduz a fragmentação e organiza o itinerário terapêutico dos usuários, favorecendo a sustentabilidade clínica, organizacional e tecnológica.
Vamos entender as especificidades de cada um desses tipos de sustentabilidade.
Clique nos botões para ver o conteúdo.
-
Sustentabilidade
clínica -
Sustentabilidade
organizacional -
Sustentabilidade
tecnológica
A continuidade do cuidado evita complicações, agravamentos e internações por condições sensíveis à APS, melhorando desfechos e reduzindo custos evitáveis.
A APS ordena fluxos, reduz duplicidades de atendimento, diminui retrabalho e otimiza o uso de serviços diagnósticos e especializados.
Uma APS estruturada utiliza tecnologias de forma apropriada, evitando tanto o subuso quanto o excesso, ambos geradores de ineficiência e desperdício.
A continuidade do cuidado evita complicações, agravamentos e internações por condições sensíveis à APS, melhorando desfechos e reduzindo custos evitáveis.
A APS ordena fluxos, reduz duplicidades de atendimento, diminui retrabalho e otimiza o uso de serviços diagnósticos e especializados.
Uma APS estruturada utiliza tecnologias de forma apropriada, evitando tanto o subuso quanto o excesso, ambos geradores de ineficiência e desperdício.
A coordenação eficaz do itinerário terapêutico pela Atenção Primária organiza a Rede de Atenção à Saúde, evita deslocamentos desnecessários, reduz sobrecargas e melhora o desempenho global do sistema.
Uma APS forte e resolutiva, estruturada pela Estratégia Saúde da Família, é central para a eficiência e a sustentabilidade do SUS, pois pode resolver cerca de 80% das demandas de saúde, reduzindo encaminhamentos e internações evitáveis. Já uma APS pouco resolutiva aumenta internações por condições sensíveis, readmissões e permanências hospitalares desnecessárias, elevando os custos e pressionando o sistema.

Acesse o e-book da disciplina clicando aqui para aprofundar ainda mais os seus conhecimentos sobre financiamento e qualidade em saúde.
Avance para conhecer a coordenação do cuidado na qualidade dos gastos em saúde.
A coordenação do cuidado na qualidade dos gastos em saúde: um exercício para a sustentabilidade do SUS
No âmbito do SUS, a sustentabilidade pode ser compreendida como a capacidade do sistema de saúde de garantir o acesso universal, integral e equânime, assegurando o equilíbrio financeiro e a eficiência dos recursos públicos para a “preservação do SUS” como conquista social.
Cada profissional, independentemente de sua função, é corresponsável por promover o uso consciente dos insumos, evitar desperdícios e otimizar os processos de trabalho. Práticas como o uso racional de materiais e medicamentos, o agendamento correto de consultas e exames, de acordo com os protocolos vigentes, e o planejamento adequado das ações de saúde podem gerar grande impacto na eficiência do serviço e no melhor acesso da população.
Compreendendo isso, vamos entender o que é a gestão de risco no SUS.

Gestão de risco para a sustentabilidade do SUS
A gestão de riscos é entendida como:
Aplicação sistêmica e contínua de políticas, procedimentos, condutas e recursos na identificação, análise, avaliação, comunicação e controle de riscos e eventos adversos que afetam a segurança, a saúde humana, a integridade profissional, o meio ambiente e a imagem institucional (Brasil, 2017b, p. 31).
A gestão do risco também perpassa a decisão clínica baseada em evidências científicas, considerando os protocolos clínicos e as diretrizes preconizadas vigentes. A saúde baseada em evidências, além de promover o uso eficiente dos recursos, também é uma forma de mitigar os riscos, na perspectiva de garantir a segurança do paciente.
Prevenção Quaternária
A Prevenção Quaternária (P4) amplia os níveis clássicos de prevenção ao propor a identificação e a proteção dos pacientes contra intervenções desnecessárias, excessivas ou potencialmente prejudiciais, como sobremedicalização, sobrediagnóstico e solicitação de exames sem indicação adequada. Seu foco é evitar iatrogenias, garantindo que as decisões clínicas sejam orientadas por evidências, protocolos e diretrizes.
Mais do que um conceito clínico, a P4 promove a racionalidade do cuidado e da gestão em saúde, ao reduzir intervenções e procedimentos desnecessários, proteger o paciente e fortalecer a ética do cuidado. Ao ser aplicada, contribui para o uso mais eficiente, justo e sustentável dos recursos do sistema de saúde.
O financiamento do SUS enfrenta desafios constantes de escassez de recursos e crescimento dos custos assistenciais.

A partir disso, a Prevenção Quaternária se mostra um elemento fundamental para a sustentabilidade do SUS.
Clique no botão abaixo para conhecer a contribuição da P4!
PREVENÇÃO QUATERNÁRIA
- Reduz desperdícios: ao evitar procedimentos, exames e internações desnecessárias, a P4 contribui para diminuir gastos evitáveis.
- Aumenta a eficiência: direciona os recursos para ações realmente efetivas e necessárias, ampliando o custo-benefício das intervenções.
- Promove sustentabilidade: um sistema que adota a lógica da P4 tende a ser mais equilibrado financeiramente, pois prioriza o cuidado responsável e evita o uso abusivo de tecnologias e medicamentos caros.
- Fortalece a APS como eixo de organização do sistema de saúde – a APS como porta de entrada principal do sistema e ordenadora da RAS: considerando o princípio da P4, a APS, forte e resolutiva, à luz de seus atributos essenciais e derivados, organiza as demandas e o cuidado da população, evitando encaminhamentos desnecessários para a média e alta complexidade; consequentemente, contribui para a eficiência do sistema de saúde.
Podemos concluir que conhecer e aplicar o conceito de Prevenção Quaternária é vital para a gestão eficiente dos recursos públicos em saúde. A P4 alia ética clínica e racionalidade econômica ao evitar o excesso de medicalização e iatrogenias, protegendo o paciente e o sistema e promovendo a sustentabilidade financeira do SUS e a qualidade do cuidado.

Acesse o e-book da disciplina clicando aqui para aprofundar ainda mais os seus conhecimentos sobre financiamento e qualidade em saúde.
Finalizando
Esta disciplina buscou evidenciar que a coordenação do cuidado está diretamente relacionada à qualidade do gasto em saúde, reforçando que o uso eficiente dos recursos e a prática baseada em evidências são compromissos éticos de cada profissional do SUS. A sustentabilidade do sistema envolve não apenas a gestão financeira, mas também desafios como mudanças demográficas e epidemiológicas, emergências em saúde pública e incorporação de novas tecnologias.
O financiamento do SUS é uma conquista histórica da Reforma Sanitária Brasileira e exige atualização constante diante dos avanços e desafios dos últimos 35 anos. Modelos que consideram as realidades territoriais, como o cofinanciamento da APS, ampliam a equidade e fortalecem a ESF. No entanto, a qualidade do gasto depende também das escolhas cotidianas feitas nas unidades de saúde – na organização do trabalho, no planejamento e no uso responsável dos recursos públicos. Fortalecer o SUS é um processo contínuo, sustentado por profissionais comprometidos com uma prática mais eficiente, justa e sustentável.




Continue sua trajetória formativa!
Para alcançar um bom desempenho nos estudos, é fundamental acessar e utilizar todos os recursos didáticos disponibilizados na disciplina. Nesse sentido, recomendamos que você:
- inicie assistindo à teleaula, que introduz os conceitos centrais conectando teoria, prática profissional e a realidade nos serviços de saúde;
- explore a aula interativa, onde estão destacados os pontos relevantes do conteúdo, clicando em todos os elementos interativos clicáveis;
- realize a leitura do e-book, que reúne os fundamentos teóricos que orientam a prática discutida na disciplina;
- consulte os materiais complementares para aprofundar sua compreensão sobre os temas estudados;
- por fim, realize a atividade avaliativa proposta, composta por questões objetivas. Você poderá realizá-la em até três tentativas, sendo considerada a maior nota obtida.
Até o próximo módulo!
FICHA TÉCNICA
Ficha técnica em validação
Coordenação-geral:
Cristiane Martins Pantaleão – CONASEMS
Gracia Maria de Miranda Gondim – EPSJV/Fiocruz
Hisham Mohamad Hamida – CONASEMS
Coordenação técnica e pedagógica:
Carina Pacheco – EPSJV/Fiocruz
Cristina Fatima Santos Crespo – CONASEMS
Gladys Miyashiro – EPSJV/Fiocruz
Kelly Cristina Santana – CONASEMS
Maria Ruth Santos – EPSJV/Fiocruz
Maurício Monken — EPSJV/Fiocruz
Patricia da Silva Campos — CONASEMS
Paulo Cesar Ribeiro Castro – EPSJV/Fiocruz
Valdívia França Marçal – CONASEMS
Elaboração de Conteúdo:
João Felipe Marques da Silva
Brígida Gimenez Carvalho
Designer Educacional:
Gustavo Henrique Faria Barra
Coordenação de Desenvolvimento Web e Gráfico:
Cristina Perrone
Diagramação e Desenvolvimento Web:
Aidan Bruno
Alexandre Itabayana
Caroline Boaventura
Luciana Campello
Projeto Gráfico e Design de Experiência:
Ygor Baeta Lourenço
Ilustração:
Lucas Corrêa Mendonça
Revisão Linguística:
Aline Ferreira de Almeida
Imagens:
Fototeca do CONASEMS
Envato Elements
https://elements.envato.com
Freepik
https://br.freepik.com
Pexels
https://www.pexels.com/pt-br/
Flickr Ministério da Saúde
Flickr CONASEMS
Assessoria Executiva:
Conexões Consultoria em Saúde LTDA

- Boas-vindas
- Objetivos de aprendizagem
- Introdução
- Passado, presente e futuro: avanços e perspectivas do Financiamento em Saúde no SUS
- Financiamento e qualidade em saúde: o papel dos profissionais da APS e da RAS na construção de um SUS mais sustentável
- A coordenação do cuidado na qualidade dos gastos em saúde: um exercício para a sustentabilidade do SUS
- Finalizando
- Ficha Técnica
- Boas-vindas
- Objetivos de aprendizagem
- Introdução
- Passado, presente e futuro: avanços e perspectivas do Financiamento em Saúde no SUS
- Financiamento e qualidade em saúde: o papel dos profissionais da APS e da RAS na construção de um SUS mais sustentável
- A coordenação do cuidado na qualidade dos gastos em saúde: um exercício para a sustentabilidade do SUS
- Finalizando
- Ficha Técnica
