Aperfeiçoamento da Prática em Coordenação do Cuidado a partir da Atenção Primária à Saúde
Módulo II – A Coordenação do Cuidado na APS
Disciplina 6
Ferramentas e Tecnologias para a Coordenação do Cuidado
Seja bem-vindo(a) à disciplina Ferramentas e Tecnologias para a Coordenação do Cuidado!

Nesta disciplina, você dará continuidade ao Módulo II – A Coordenação do Cuidado na APS, avançando na compreensão de como ferramentas e tecnologias apoiam a integração entre equipes e serviços.
Ao longo da sua trajetória de estudos, serão apresentados instrumentos que fortalecem o trabalho em rede e contribuem para que o cuidado aconteça de forma oportuna, contínua e centrada nas necessidades das pessoas, a partir de situações do cotidiano dos serviços de saúde.
Agora, avance para conhecer os objetivos de aprendizagem que irão orientar sua jornada.
Objetivos de Aprendizagem
Ao final de seus estudos, espera-se que você seja capaz de:

Compreender o papel das tecnologias na coordenação do cuidado, reconhecendo sua importância para assegurar integralidade, continuidade e qualidade na atenção à saúde.

Conhecer diferentes tecnologias gerenciais e de cuidado, utilizadas no processo de trabalho colaborativo das equipes multiprofissionais.

Entender o papel das inovações tecnológicas na prática da APS para o fortalecimento da tomada de decisão clínica e gerencial baseada em evidências.

Entender a função do prontuário eletrônico como dispositivo central para a coordenação do cuidado.

Compreender os fluxos de informação e comunicação entre os diferentes pontos da Rede de Atenção à Saúde (RAS) e como a interoperabilidade dos sistemas pode favorecer a continuidade do cuidado e a centralidade da pessoa no processo assistencial.

Conhecer e utilizar as ferramentas de Telessaúde como estratégias para a coordenação do cuidado, para a educação permanente e para a ampliação do acesso.
Ferramentas para Coordenação do Cuidado Interprofissional
Este bloco apresenta ferramentas para o planejamento integrado do cuidado, com foco no trabalho interprofissional e no uso de evidências científicas para qualificar decisões e fortalecer a prática na APS.
O objetivo é apoiar as equipes na construção de práticas mais articuladas, resolutivas e centradas nas necessidades das pessoas, famílias e territórios.


Projeto Terapêutico Singular (PTS)
Vamos começar pelo Projeto Terapêutico Singular (PTS). O PTS é uma ferramenta utilizada no cotidiano de trabalho para organizar o cuidado de forma compartilhada e centrado na pessoa. Ele consiste em um conjunto de ações articuladas, construídas pela equipe multiprofissional junto com o usuário e, sempre que possível, com sua família.
Ao elaborar um PTS, você não deve olhar apenas para as necessidades de saúde, mas também para a história, o contexto de vida e as potencialidades de cada pessoa. É um processo que valoriza vínculos, reconhece singularidades e mobiliza a rede de apoio, como familiares, amigos, vizinhos e colegas de trabalho, junto à equipe de referência. Além disso, conta com o suporte técnico dos profissionais da equipe eMulti e de outros pontos da RAS.
Mais do que um instrumento, o PTS é uma oportunidade de construir caminhos de cuidado mais humanos, integrados e potentes, nos quais cada voz importa e cada passo é compartilhado.
Para orientar essa construção coletiva, o PTS é organizado em QUATRO ETAPAS FUNDAMENTAIS, que estruturam o processo e tornam o cuidado mais integrado, participativo e efetivo.
Observe o esquema a seguir e perceba como cada etapa contribui para transformar necessidades em ações concretas e compartilhadas:
Diagnóstico Situacional (ou análise do caso)
São reunidas informações sobre o usuário, considerando aspectos clínicos, psicológicos, sociais, culturais e familiares, com o objetivo de identificar necessidades e construir uma compreensão compartilhada do caso.
Definição de metas
São estabelecidos objetivos de cuidado claros, realistas e mensuráveis, pactuados com o usuário.
Planejamento das ações
São organizadas as intervenções a serem realizadas, com definição de responsáveis e prazos, contemplando diferentes dimensões do cuidado.
Avaliação e reavaliação
São acompanhados os resultados das ações e realizados os ajustes necessários ao longo do tempo.
#Fica a dica!
A participação ativa do usuário e de sua família é um princípio fundamental na construção do Projeto Terapêutico Singular.
Lembre-se: o PTS é dinâmico e deve ser revisado conforme as mudanças no quadro de saúde e nas condições de vida do usuário.

Agora que você já conhece o Projeto Terapêutico Singular (PTS) e compreende sua força como ferramenta de cuidado compartilhado, veja, a seguir, um exemplo de sua aplicação em um caso prático.


Caso de Maria Eduarda
Clique nos conceitos para compreender o PTS do caso:
Neste caso, a participação do Agente Comunitário de Saúde (ACS) é fundamental, pois ele:
- Realiza visitas domiciliares quinzenais.
- Acompanha a rotina da criança e o diálogo entre a família e a escola.
- Comunica à equipe mudanças no comportamento.
- Participa das reuniões de PTS, contribuindo com observações sobre o território e o contexto familiar.





Clique aqui para acessar, nos materiais complementares da disciplina, um “Modelo de Projeto Terapêutico Singular (PTS)”.
Confira, a seguir, duas ferramentas que auxiliam na elaboração do Projeto Terapêutico Singular (PTS):

Ecomapa
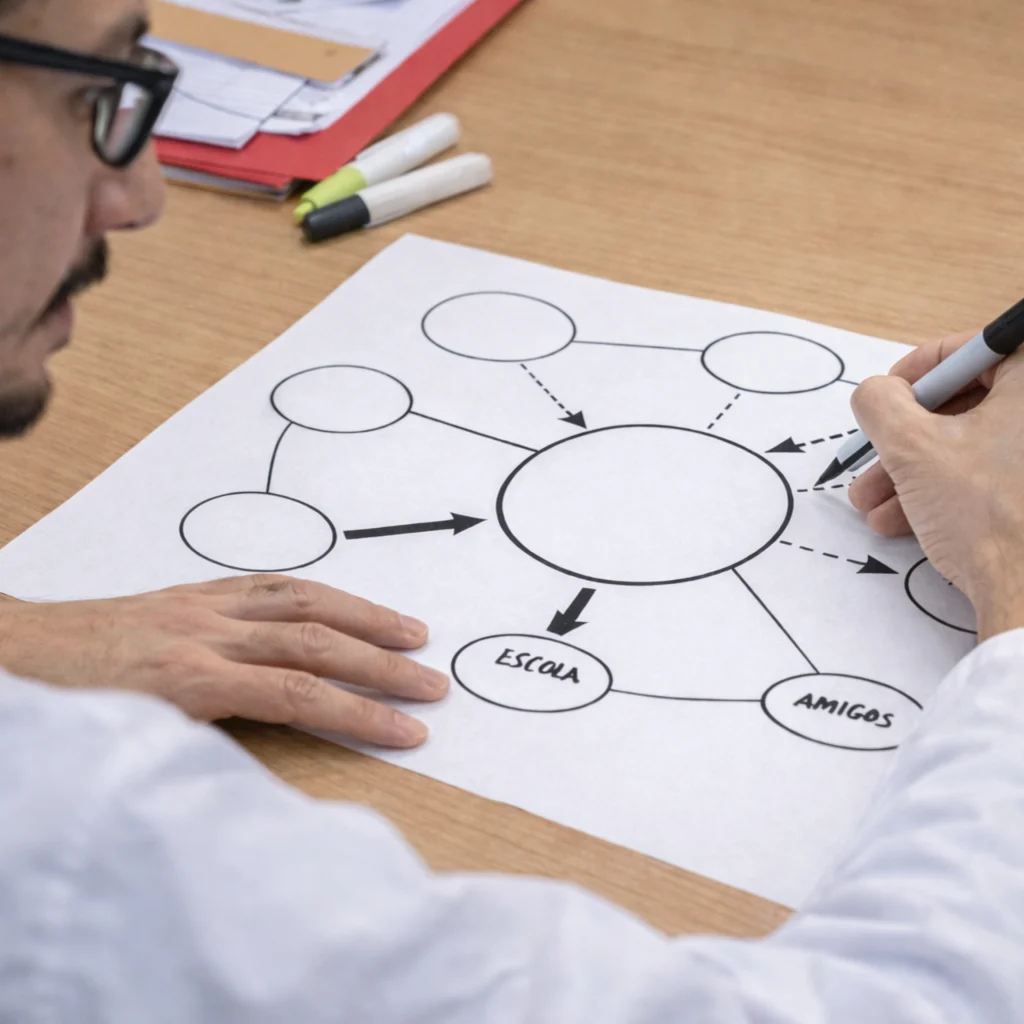
O ecomapa é um diagrama que representa as relações de uma pessoa ou família com o seu contexto social.
Como ele é estruturado:
- A família ou o indivíduo fica no centro (geralmente em um círculo).
- Ao redor, são colocados círculos que representam instituições, pessoas, grupos e serviços.
- Linhas que indicam os tipos de relação (forte, frágil, conflituosa) ligam os círculos.
Para que ele serve?
- para visualizar a rede de apoio e vínculos sociais.
- para identificar recursos disponíveis no território.
- para reconhecer fragilidades nas relações.
Genograma
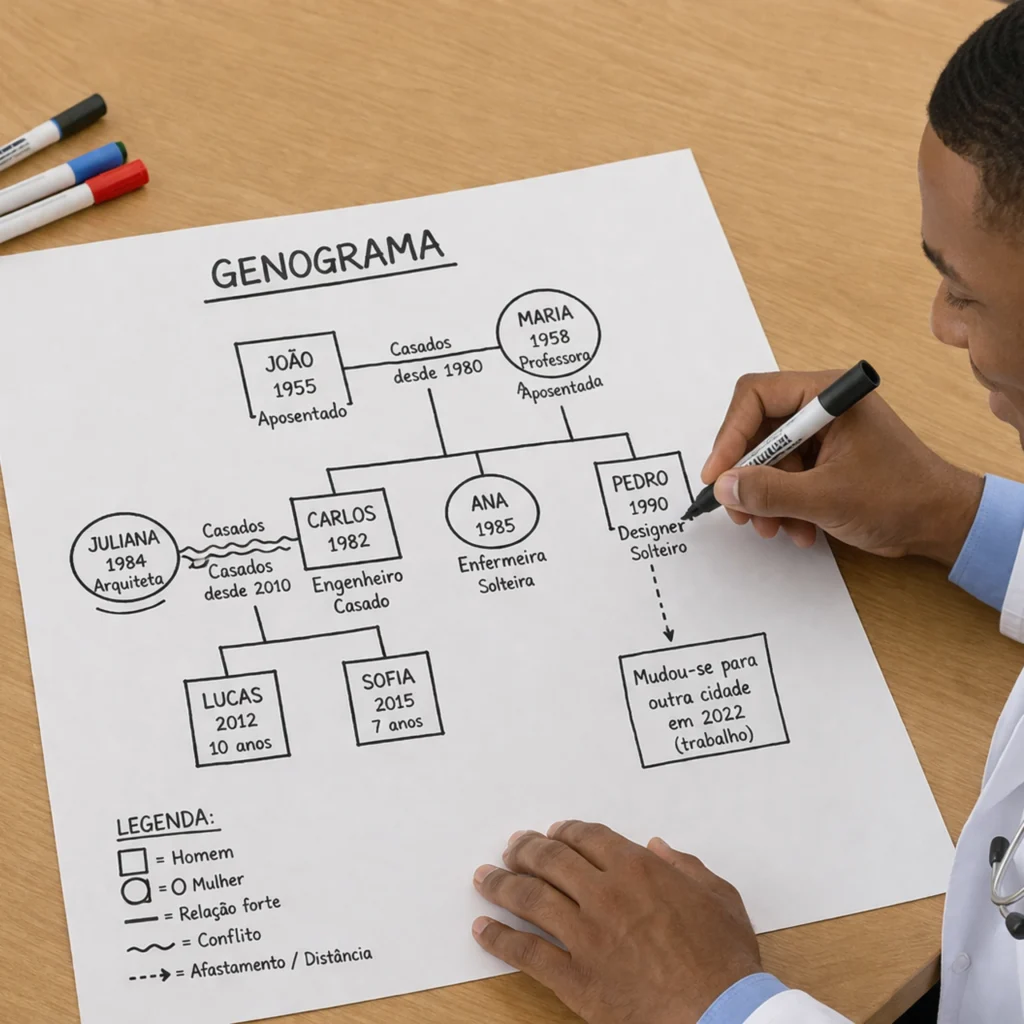
O genograma é uma representação gráfica da estrutura familiar, semelhante a uma árvore genealógica, porém mais detalhada.
O que ele permite identificar?
- composição familiar e vínculos;
- padrões familiares ao longo das gerações;
- relações afetivas (conflitos, aproximações, alianças);
- histórico de saúde e doenças;
- eventos marcantes e padrões transgeracionais.
Para que ele serve?
- para compreender a dinâmica familiar;
- para identificar fatores de risco e proteção;
- para apoiar o diagnóstico e o planejamento do cuidado.





#Fica a dica!
Na prática, o Genograma e o Ecomapa são ferramentas complementares.
Quando utilizadas em conjunto, ampliam a compreensão do cuidado de forma integral, considerando aspectos familiares, sociais e territoriais.

Clique aqui para acessar o e-book e observar exemplos práticos do uso dessas ferramentas.
Plano de Cuidado Compartilhado
Agora, vamos conhecer o Plano de Cuidado Compartilhado. Essa estratégia é essencial para organizar o cuidado em saúde de forma integrada reunindo diferentes profissionais, o usuário e sua rede de apoio em um mesmo propósito. Na Atenção Primária à Saúde (APS), ela ganha mais força, especialmente em situações que exigem articulação integrada entre serviços e atuação colaborativa.
Clique nos ícones para entender melhor como o Plano de Cuidado Compartilhado é organizado:

Objetivos
Etapas

Participantes

Indicações
Confira, a seguir, como o Plano de Cuidado Compartilhado se diferencia do Projeto Terapêutico Singular:
Quadro 3 ─ Quadro Comparativo entre Plano Terapêutico Singular e Plano de Cuidado Compartilhado
Aspecto
Plano Terapêutico Singular
Plano de Cuidado Compartilhado
Foco
Um caso singular, com abordagem personalizada.
Caso complexo que envolve mais de uma equipe ou serviço.
Elaboração
Feita pela equipe de referência com o usuário.
Construída em parceria entre equipes e serviços.
Objetivo
Organizar o cuidado integral do usuário.
Garantir articulação e corresponsabilidade entre profissionais e setores.
Instrumento de apoio
Geralmente usado na APS, CAPS e hospitais-dia.
Usado em redes de atenção e apoio matricial.
Fonte: elaborado pelo autor, 2026.
Na prática!
Observe como um paciente com transtorno de Ansiedade e Diabetes pode ser acompanhado por meio do Plano de Cuidado Compartilhado:
- A equipe da UBS realiza o acompanhamento longitudinal, considerando não apenas aspectos clínicos, mas também o contexto comunitário e territorial que influencia o cuidado.
- A equipe eMulti APS oferece suporte especializado, incluindo acompanhamento psicológico e apoio para outras demandas identificadas ao longo do processo.
- O CAPS atua como referência para o cuidado em saúde mental, especialmente quando surgem situações mais complexas que exigem intervenções específicas.
- O assistente social contribui com o olhar e acompanhamento biopsicossocial, orientando e realizando encaminhamentos para benefícios e outros suportes sociais quando necessário.
Todas essas ações são articuladas, registradas e acompanhadas no Plano de Cuidado Compartilhado, com responsabilidades definidas e comunicação contínua entre os envolvidos.




Apoio Matricial na APS
Dando continuidade ao cuidado compartilhado na APS, o Apoio Matricial se apresenta como uma forma de organização do trabalho em saúde baseada no suporte de profissionais especialistas às equipes de referência, promovendo a troca de saberes e fortalecendo a integralidade do cuidado, sem hierarquias rígidas.
Clique nos conceitos para conhecer como ele se organiza:
1. Apoio técnico-pedagógico
Como acontece: reuniões, rodas de conversa, oficinas e discussões de caso.
Exemplo de utilização: o matriciador em saúde mental realiza uma oficina sobre abordagem de crises e manejo do sofrimento psíquico.
2. Apoio clínico-assistencial
Como acontece: consultas compartilhadas, visitas domiciliares em dupla e grupos terapêuticos.
Exemplo de utilização: assistente social e médico da Estratégia Saúde da Família (ESF) realizam consulta conjunta com um usuário com Diabetes tipo 2 e dificuldades socioeconômicas que impactam no autocuidado.
3. Discussão de casos
Como acontece: reuniões periódicas com revisão do caso, planejamento do cuidado e acompanhamento conjunto.
Exemplo de utilização: reunião mensal entre a equipe da ESF e a maternidade de referência para discutir casos em acompanhamento.
4. Educação Permanente em Saúde
Como acontece: oficinas temáticas, estudo de protocolos, análise dos processos de trabalho e formação em serviço.
Exemplo de utilização: capacitação sobre novas diretrizes para o manejo de Hipertensão Arterial.
5. Apoio via rede ou ação intersetorial
Como acontece: articulação com CRAS, escolas, conselho tutelar e serviços especializados.
Exemplo de utilização: a eMulti APS articula reunião com a escola e o CAPS para acompanhamento de um adolescente em situação de vulnerabilidade.
6. Apoio remoto (telematricial)
Como acontece: reuniões virtuais, teleconsultorias, grupos de mensagens e plataformas digitais.
Exemplo de utilização: a equipe solicita apoio de especialista, por teleconsultoria, para o manejo de dermatite persistente em criança.
Refletindo…
Você já imaginou como o apoio matricial pode transformar desafios do cotidiano em oportunidades de aprendizado coletivo?
Para que isso aconteça na prática, alguns fatores são essenciais. Clique nas setas para conhecê-los:
Vínculo:
A proposta é que a ESF e os profissionais de apoio construam vínculos, tornando o cuidado mais acolhedor e evitando encaminhamentos impessoais.
Horizontalidade:
As relações entre as equipes devem ser mais dialógicas e menos hierárquicas.
Participação democrática:
É importante garantir a participação ativa de todos os envolvidos no processo de decisão, promovendo autonomia e protagonismo dos trabalhadores e da população atendida.
Tipos de Apoio Matricial na prática
A Equipe de Saúde da Família (eSF) pode acionar diferentes formas de apoio matricial no seu processo de trabalho. Confira algumas delas:
- Equipe multiprofissional da APS.
- Tecnologias de cuidado remoto.
- Articulação com a rede de cuidado.
- Referência em diferentes níveis de atenção.
- Educação Permanente em Saúde.
#Fica a dica!
O trabalho entre a equipe de Saúde da Família e as equipes de apoio especializado tem caráter colaborativo, qualifica o cuidado e amplia a resolutividade das ações em saúde.
Manejo de Casos Complexos na APS
Outro elemento importante nesse contexto é o Manejo de Casos Complexos na APS, que envolve múltiplas dimensões no processo saúde-doença, como aspectos biológicos, psicológicos e sociais, exigindo cuidado contínuo, interprofissional e articulado em rede, com foco na integralidade e na singularidade da pessoa.
A complexidade pode estar relacionada entre diferentes fatores que se entrelaçam e ampliam os desafios do cuidado. Entre eles, destacam-se:
Clínicos e biológicos:
presença de múltiplas condições de saúde, agravos e comorbidades.
Psíquicos:
sofrimento mental e dificuldade de adesão ao cuidado.
Sociais:
pobreza, desemprego, violência e outras situações de vulnerabilidade.
Familiares e relacionais:
conflitos ou ausência de rede de apoio.
Territoriais e institucionais:
barreiras de acesso e fragmentação da rede.
No manejo de casos complexos na APS, a VISITA DOMICILIAR é uma ferramenta fundamental, pois permite ampliar o olhar sobre a realidade do usuário.
Ela possibilita:
- Conhecer as condições sociais, culturais e ambientais.
- Compreender a dinâmica familiar e a rede de apoio.
- Identificar fatores que interferem no cuidado e na adesão.
- Planejar intervenções mais adequadas à realidade do território.
Confira, a seguir, outra importante ferramenta utilizada no manejo de casos complexos na APS, o mapa mental.




O MAPA MENTAL é uma ferramenta visual que auxilia na compreensão e organização de casos complexos, especialmente quando há necessidade de articulação entre diferentes profissionais, serviços e setores.
Ele coloca a pessoa ou a família no centro e organiza, em ramificações, os aspectos clínicos, psicológicos, familiares, sociais e territoriais envolvidos.
Logo, ele serve para:
- Ampliar a compreensão integral do caso.
- Identificar vulnerabilidades e potencialidades.
- Apoiar o planejamento compartilhado do cuidado.
- Facilitar a articulação entre equipes e serviços.
- Favorecer a interdisciplinaridade e a cogestão.
Veja, ao lado, um exemplo de como ele pode ser utilizado em um manejo de caso complexo na APS.
CLÍNICA
Doenças crônicas.
Polifarmácia.
SOCIAL
Isolamento.
Sem apoio familiar.
CASO
COMPLEXO
FUNCIONAL
Dificuldade de sono.
Autonomia comprometida.
COGNITIVA
Esquecimento.
Confusão.




Na discussão de casos complexos, a equipe pode organizar o cuidado a partir da identificação dos seguintes aspectos:
- Causas do problema.
- Rede de apoio do paciente.
- Encaminhamentos a serem realizados.
- Funções a serem designadas no cuidado.
- Acompanhamento longitudinal e reavaliação periódica.
- Ajustes de estratégias, quando necessário.
#Fica a dica!
Neste momento, é importante que todos que tenham conhecimento ou vivência sobre o caso possam contribuir.
Diretrizes Clínicas Baseadas em Evidências
Por fim, as Diretrizes Clínicas Baseadas em Evidências também se destacam como um conjunto de ferramentas importantes para a coordenação do cuidado interprofissional.
Elas consistem em recomendações fundamentadas nas melhores evidências científicas disponíveis, como ensaios clínicos, revisões sistemáticas e metanálises, articuladas à experiência profissional e às preferências do paciente.
Essas diretrizes apoiam a tomada de decisão em diagnóstico, tratamento e prevenção, orientam a condução de casos complexos e contribuem para a atualização das práticas e a elaboração de protocolos. Sua construção envolve a análise e síntese das evidências, com recomendações que são revisadas e atualizadas periodicamente.

Clique aqui para visualizar um exemplo de classificação das evidências pelo método GRADE (Grading of Recommendations Assessment, Development and Evaluation).
Logo, as diretrizes baseadas em evidências podem ser resumidas da seguinte forma:
Quadro 4 ─ Resumo sobre Diretrizes Baseadas em Evidências
Elemento
Significado
Conceito
Recomendações clínicas elaboradas com base nas melhores evidências científicas.
Objetivo
Padronizar condutas, reduzir erros e melhorar os resultados em saúde.
Base
Revisões sistemáticas, metanálises e estudos de alta qualidade.
Aplicação
Apoiar decisões clínicas individualizadas e seguras.
Fonte: elaborado pelo autor, 2026.

Para saber mais sobre escalas, calculadoras e instrumentos clínicos na APS, aplicados às Diretrizes Clínicas Baseadas em Evidências, clique aqui e acesse o e-book da disciplina.
Tecnologias de Comunicação para a Coordenação do Cuidado
Prontuário Eletrônico do Cidadão (PEC)
A primeira tecnologia que vamos abordar é o prontuário eletrônico do cidadão, componente do e-SUS APS, estratégia do Ministério da Saúde para reestruturar as informações da APS em nível nacional.
Disponibilizado gratuitamente desde 2013, o PEC se consolidou como uma das principais ferramentas de coordenação do cuidado na APS, sendo reconhecido como o sistema oficial de registro clínico e acompanhamento longitudinal no SUS.
Além disso, permite o compartilhamento do cuidado com outros serviços, conta com recursos como telessaúde e agendamento pelo aplicativo Meu SUS Digital e incorpora protocolos e diretrizes nacionais, contribuindo para um cuidado mais organizado e alinhado aos indicadores.
Com os registros do cidadão reunidos eletronicamente, o prontuário se consolida como um instrumento estratégico para a coordenação do cuidado, favorecendo o acompanhamento contínuo, o compartilhamento de informações entre equipes e a construção de uma atenção mais resolutiva e centrada na pessoa.
Clique nos cards para conhecer como o prontuário pode facilitar a coordenação do cuidado:
Melhora a comunicação entre profissionais e serviços
Ao centralizar informações como histórico clínico, exames, condutas e encaminhamentos, facilita o compartilhamento entre equipes e reduz a fragmentação do cuidado.
Favorece o acompanhamento contínuo do usuário
Ao organizar os dados ao longo do tempo, permite monitorar condições, identificar riscos e acompanhar a adesão ao tratamento.
Melhora a gestão e o planejamento da atenção
Ao reunir informações da população, possibilita gerar listas, acompanhar indicadores e planejar ações de forma mais estratégica.
Oferece cuidado resolutivo e centrado na pessoa
Ao ampliar o acesso às informações do usuário, apoia decisões mais rápidas e qualificadas, contribuindo para um cuidado mais individualizado.
Reduz erros e aumenta a segurança do paciente
Ao emitir alertas e apoiar a tomada de decisão, evita falhas como interações medicamentosas, exames duplicados e outros riscos clínicos.




#Fica a dica!
Para qualificar o registro das informações, apresentamos um checklist para o uso adequado do prontuário eletrônico na APS.
Clique aqui ou acesse, nos materiais complementares, o material “Checklist para o uso adequado do prontuário eletrônico na APS”.
Interoperabilidade dos Sistemas de Informação
A segunda tecnologia que vamos abordar é a interoperabilidade dos sistemas de informação, que permite a integração entre diferentes serviços de saúde, garantindo a troca segura e qualificada de informações.
Na APS, essa integração fortalece a coordenação do cuidado ao possibilitar o acesso a informações de outros níveis de atenção, acompanhar a trajetória do usuário e qualificar o planejamento do cuidado. Também reduz a fragmentação, evita repetições desnecessárias e melhora a segurança do usuário.
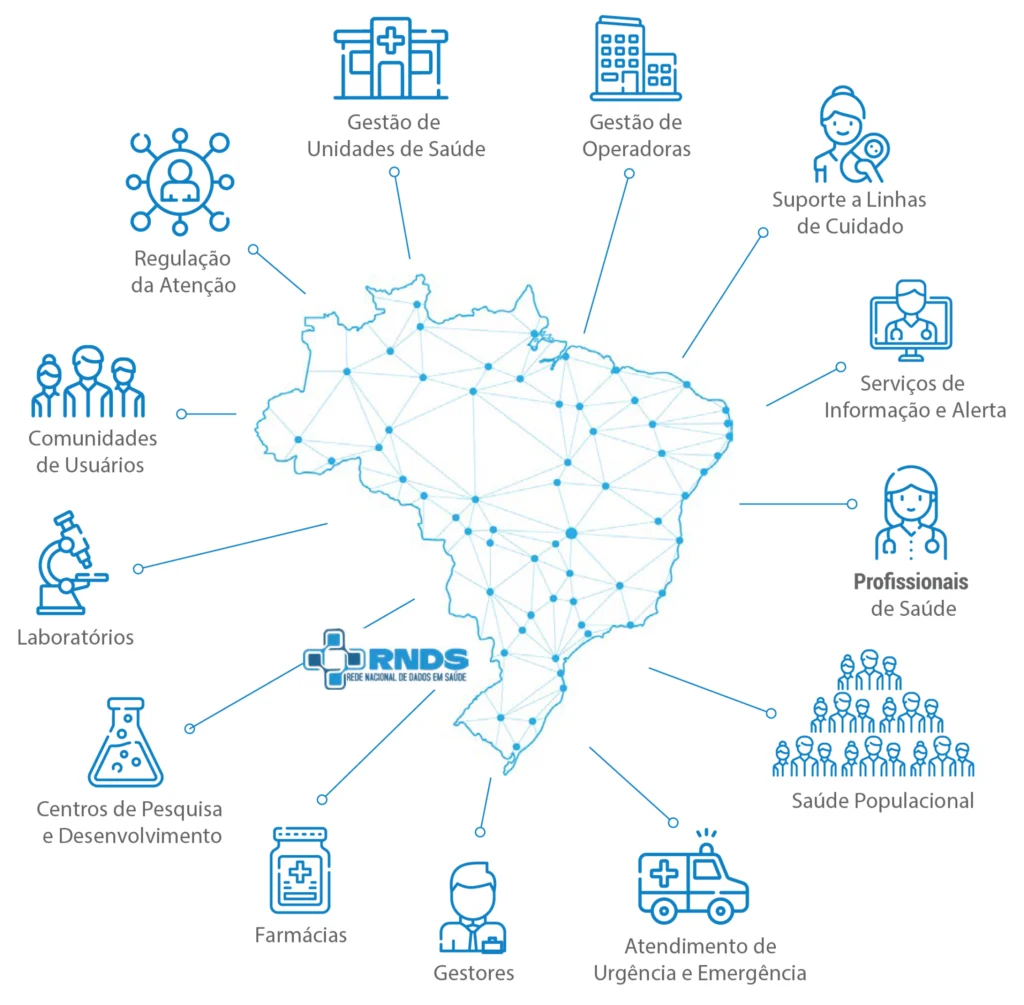
Além disso, é uma das prioridades da Estratégia de Saúde Digital 2020–2028 e vem sendo fortalecida por iniciativas como a SEIDIGI e o Programa SUS Digital, que consolidam a Rede Nacional de Dados em Saúde como plataforma nacional de integração.
Veja, ao lado, a representação da Rede Nacional de Dados em Saúde como plataforma nacional de inovação, informação e serviços digitais em saúde (Brasil 2020).
Por meio dessa representação, é possível perceber como a rede de informação integra diferentes serviços de saúde.
Refletindo…
Você já imaginou como o apoio matricial pode transformar desafios do cotidiano em oportunidades de aprendizado coletivo?
Para que isso aconteça na prática, alguns fatores são essenciais. Clique nas setas para conhecê-los:
A interoperabilidade dos sistemas de informação permite que diferentes sistemas, como prontuário eletrônico, regulação e notificações, troquem informações de forma automática, segura e confiável.
Clique nos ícones e observe como a interoperabilidade pode fortalecer a coordenação do cuidado:

A informação acompanha a pessoa na rede
Ao permitir que o histórico do usuário esteja disponível em diferentes serviços, possibilita o acesso a consultas, exames, planos de cuidado e medicamentos em uso, evitando perdas de informação, reduzindo repetições desnecessárias e aumentando a segurança do paciente.
Melhora a comunicação entre os serviços
Ao integrar os sistemas, facilita o envio de encaminhamentos, o retorno da contrarreferência e a atualização das informações entre os pontos de atenção, qualificando o cuidado compartilhado e o acompanhamento do usuário.

Reduz retrabalho e burocracia
Ao diminuir a necessidade de registrar as mesmas informações em diferentes sistemas, reduz o tempo gasto com tarefas administrativas e otimiza o processo de trabalho, liberando mais tempo para o cuidado.
#Fica a dica!
A fragmentação das informações ainda é uma das principais barreiras para a coordenação do cuidado. Sem interoperabilidade, os serviços passam a trabalhar com dados incompletos, o que pode gerar retrabalho, atrasos e descontinuidade no cuidado.
Para fortalecer a coordenação pela APS, é essencial que diferentes sistemas estejam integrados, como:
- Prontuários eletrônicos.
- Sistemas de regulação.
- Atenção especializada.
- Sistemas de exames e diagnóstico.
- Vigilância em saúde.
- Redes de urgência e emergência.
- Telessaúde.
Todas essas ações são articuladas, registradas e acompanhadas no Plano de Cuidado Compartilhado, com responsabilidades definidas e comunicação contínua entre os envolvidos.




Sistemas de Regulação do Acesso e Gestão de Filas

Você já se perguntou como são definidas as prioridades para consultas, exames, procedimentos e internações no SUS, quem decide quem será atendido primeiro e com base em quais critérios?
Essas questões estão relacionadas aos sistemas de regulação do acesso, que organizam a entrada dos usuários na rede, articulando a demanda com a oferta de serviços.
Quando bem estruturados, permitem priorizar atendimentos com base em critérios clínicos, de risco e de vulnerabilidade, promovendo maior equidade no acesso.
Mais do que um processo administrativo, a regulação é uma função estratégica que articula a demanda da população com a oferta de serviços, contribuindo para um acesso mais justo e organizado.
Principais funções:
- Classificar e priorizar solicitações.
- Autorizar e agendar atendimentos.
- Organizar fluxos entre os serviços da rede.
- Evitar encaminhamentos desnecessários.
- Apoiar o planejamento e a gestão.
A gestão de filas organiza as demandas por atendimento, promovendo maior equidade no acesso. Nesse processo, a APS tem papel central ao encaminhar e acompanhar o usuário, garantindo continuidade do cuidado na rede.




#Fica a dica!
Gestão de filas ≠ fila cronológica simples
Na lógica do SUS, a fila regulada:
- Não segue somente a ordem de chegada.
- É organizada com base em critérios clínicos e estratificação de risco.
- Pode ser reordenada conforme mudanças no estado de saúde do usuário.
- Deve ser monitorada continuamente, com possibilidade de intervenção da gestão.

Protocolos de Encaminhamento e Linhas de Cuidado
A quarta tecnologia que vamos explorar são os protocolos de encaminhamento e as linhas de cuidado, que têm a função de organizar o percurso do usuário na RAS de forma longitudinal, contínua e centrada nas necessidades de saúde. Eles definem os pontos de atenção, as responsabilidades dos serviços, os critérios de acesso e os retornos à APS.
Dessa forma, fortalecem a coordenação do cuidado, reduzem a fragmentação da assistência e funcionam como referenciais técnicos e éticos para a atuação das equipes e para os processos de regulação, sendo instrumentos essenciais para qualificar a interface entre os diferentes níveis de atenção.
Quando construídos de forma compartilhada, com base em evidências e adaptados ao contexto local, os protocolos de encaminhamento contribuem para qualificar o cuidado.
Clique nos números, ao lado, para conhecer alguns de seus benefícios.


Auxiliam na tomada de decisão clínica.


Evitam encaminhamentos desnecessários.


Garantem que os casos que realmente demandam atenção especializada sejam priorizados.


Explicitam critérios de devolutiva e contrarreferência.
Temática 05
A potência da equipe multiprofissional no cuidado colaborativo
Chegamos ao “coração pulsante” da prática clínica: as pessoas que realizam o cuidado.
Se o cuidado na Rede é um percurso vivo, que se costura ao longo do tempo, a equipe multiprofissional é o conjunto de mãos que costuram esse tecido.
A equipe multiprofissional é composta por diferentes profissões e formações, profissionais de nível médio e superior, mas sua força não está na soma das partes, e, sim, na forma como esses saberes se articulam no cotidiano do cuidado.
Clique aqui e confira as profissiões e formações da equipe multiprofissional.

É importante ressaltar, que o cuidado exige diálogo permanente, corresponsabilização e decisões compartilhadas. Nenhuma profissão sozinha (ou independente) tem a complexidade necessária para acompanhar a vida real das pessoas no território, especialmente, quando essas pessoas vivem com múltiplas condições de saúde, determinantes sociais, vulnerabilidades e necessidades em mudança.
Para compreender essa articulação, é fundamental entender alguns conceitos:
Clique nas abas para visualizar.
- Núcleo
- Campo
- Trabalho multiprofissional
- Trabalho interprofissional
É o conjunto de saberes, práticas, responsabilidades técnicas e instrumentos que caracterizam a identidade de cada profissão.
É o espaço compartilhado de atuação, construído quando profissionais diferentes cuidam das mesmas pessoas, famílias e comunidades, em um mesmo território, enfrentando problemas complexos que não se resolvem a partir de um único saber. O campo não pertence a uma profissão específica, mas é um espaço comum de negociação, diálogo e construção coletiva. É nele que se produz a interprofissionalidade, entendida, na prática colaborativa orientada, por objetivos compartilhados de cuidado. Nesse espaço emergem discussões sobre riscos, definição de prioridades, pactuações de ações, construção de planos de cuidado, acompanhamento territorial e manejo de condições complexas.
O trabalho multiprofissional acontece quando diferentes profissões atuam lado a lado, cada uma preservando seu núcleo.
O trabalho interprofissional, conforme discutido por Mariana Peduzzi (2018) e colaboradores, envolve interação intencional, comunicação sistemática, tomada de decisão compartilhada e corresponsabilização pelo cuidado, com flexibilização das fronteiras profissionais em favor da integralidade.
É o conjunto de saberes, práticas, responsabilidades técnicas e instrumentos que caracterizam a identidade de cada profissão.
É o espaço compartilhado de atuação, construído quando profissionais diferentes cuidam das mesmas pessoas, famílias e comunidades, em um mesmo território, enfrentando problemas complexos que não se resolvem a partir de um único saber. O campo não pertence a uma profissão específica, mas é um espaço comum de negociação, diálogo e construção coletiva. É nele que se produz a interprofissionalidade, entendida, na prática colaborativa orientada, por objetivos compartilhados de cuidado. Nesse espaço emergem discussões sobre riscos, definição de prioridades, pactuações de ações, construção de planos de cuidado, acompanhamento territorial e manejo de condições complexas.
O trabalho multiprofissional acontece quando diferentes profissões atuam lado a lado, cada uma preservando seu núcleo.
O trabalho interprofissional, conforme discutido por Mariana Peduzzi (2018) e colaboradores, envolve interação intencional, comunicação sistemática, tomada de decisão compartilhada e corresponsabilização pelo cuidado, com flexibilização das fronteiras profissionais em favor da integralidade.
A interprofissionalidade surge quando as destes equipes reconhecem que precisam umas das outras para produzir cuidado integral. Nesse modelo, ninguém cuida sozinho: cada pessoa da equipe é responsável por parte do processo, mas todos compartilham o objetivo comum – promover saúde, reduzir riscos, fortalecer autonomia e garantir continuidade.
A potência da equipe multiprofissional aparece com clareza no cuidado às condições crônicas, especialmente nos casos que demandam maior coordenação entre APS e AAE.


- O trabalho colaborativo permite identificar precocemente sinais de agravamento; ajustar condutas de forma integrada; fazer gestão da condição de saúde, segundo a estratificação de risco; estruturar grupos de cuidado; promover autocuidado apoiado e construir planos de cuidado, que façam sentido para a vida real das pessoas.
- Uma equipe interprofissional forte também amplia a segurança do cuidado, reduz erros, melhora a comunicação e fortalece a resolutividade dos serviços.
- A AAE, enquanto ambulatório multiprofissional no modelo PASA (Ponto de Atenção Secundária Ambulatorial), tem papel fundamental nessa dinâmica.
É importante reconhecer que o trabalho interprofissional não surge espontaneamente. Ele precisa ser intencional, sustentado por processos de trabalho claros, agendas de equipe, momentos protegidos para discussão de casos, protocolos comuns e registros compartilhados.
Precisa, sobretudo, de cultura colaborativa: uma disposição ética para escutar, dialogar, negociar e construir em conjunto.
Na próxima etapa, conheceremos as ferramentas vivas do cuidado, que dão concretude ao trabalho colaborativo e sustentam a prática multiprofissional no cotidiano dos serviços.
Temática 06
Ferramentas vivas do cuidado
Até aqui, discutimos os fundamentos, os modelos e os processos que organizam o cuidado compartilhado. Agora, caminhamos para o terreno onde o cuidado realmente acontece: as ferramentas vivas. Dizemos que são “vivas”, porque são construídas no encontro, na relação e no diálogo. Trata-se de práticas que dão forma ao cuidado e o fazem existir de modo humano, compartilhado e contínuo.


Confira quais são as ferramentas vivas. Na sequência, aprofundaremos sobre cada uma delas.
Clique nos ícones.
Corresponsabilização
Plano de cuidados
Registro qualificado
Entrevista motivacional
Grupos para Promoção da Saúde
Corresponsabilização
Quando falamos em corresponsabilização, estamos nos referindo ao movimento de reconhecer o usuário como agente ativo do cuidado.
Não se trata de “transferir responsabilidade”, mas de construir, junto com a pessoa e sua família, um sentido compartilhado sobre o que precisa ser feito, por que fazer e como fazer.
A corresponsabilização transforma o modelo tradicional — centrado na prescrição —, em um modelo centrado na colaboração e no protagonismo. Quando a pessoa entende sua condição, identifica seus riscos, reconhece seus limites e participa da tomada de decisão, o cuidado se torna mais leve, coerente e sustentável.

Plano de cuidados
O plano de cuidados é a expressão concreta da corresponsabilização do cuidado compartilhado. É nele que registramos metas claras, acordos, intervenções, prioridades. Ele é construído com a pessoa, e não sobre a pessoa, respeitando sua trajetória, seu contexto de vida, suas capacidades e necessidades.
Clique nas setas para aprofundar neste instrumento.


Mais do que um registro formal, o plano de cuidado organiza o processo de atenção à saúde, e permite que diferentes profissionais acompanhem a trajetória de maneira integrada, contínua e coordenada.
Ele não é um documento rígido; é um instrumento vivo, que deve ser revisto, ajustado e refeito conforme o percurso da pessoa. Quando bem utilizado, orienta agendas, facilita comunicação entre APS e AAE e torna o cuidado compartilhado mais consistente.
Ressaltamos que o Plano de Cuidados, por si só, não promove a atenção adequada. Para produzir o efeito real, ele precisa ser analisado em conjunto pela equipe multiprofissional, precisa ser discutido.
Registro qualificado




O registro qualificado sustenta a continuidade. Ele possibilita que a história da pessoa permaneça acessível, independentemente de quem a atenda.
No cuidado compartilhado, o registro é uma forma de comunicação interprofissional: informa ao outro o que foi feito, por que foi feito e o que deve ser feito, a seguir.
Um registro bem escrito reduz erros, evita duplicidades, previne rupturas, fortalece segurança e qualifica o retorno da AAE à APS, da APS com a Vigilância em Saúde, da Vigilância com a Atenção Hospitalar.
Antes de avançar, vamos analisar a história da Ana. Ela, também, é uma jovem grávida, e sua experiência na Rede foi diferente da experiência da Rayane. Entenda o porquê!

Clique aqui e assista a uma animação com a trajetória da grávida Ana na Rede de Atenção à Saúde.
A trajetória de Ana demonstra a força dos atributos essenciais da Atenção Primária à Saúde. Você se lembra de quais são eles?
Clique nas abas para visualizar.
- Acesso de Primeiro Contato
- Longitudinalidade
- Integralidade
- Coordenação do Cuidado
A APS é a porta de entrada preferencial do Sistema.
Na história: é na APS que Ana é acolhida, examinada e tem seu estrato de risco reconhecido de forma precoce — evitando atrasos e reduzindo danos.
Relação contínua entre pessoa e equipe ao longo do tempo.
Na história: a equipe conhece o histórico clínico de Ana, observa que sua pressão segue alterada e identifica a necessidade de intensificar o cuidado.
APS como espaço que oferta ações de promoção, prevenção, diagnóstico, tratamento e reabilitação.
Na história: além da clínica, a APS trabalha Educação em Saúde, sinais de alarme, vínculo familiar e articulação comunitária.
Capacidade de integrar informações e organizar o percurso da pessoa pela Rede.
Na história: o registro qualificado, o adesivo de muito alto risco e a comunicação com a AAE e o laboratório asseguram que ninguém perca a continuidade.
A APS é a porta de entrada preferencial do Sistema.
Na história: é na APS que Ana é acolhida, examinada e tem seu estrato de risco reconhecido de forma precoce — evitando atrasos e reduzindo danos.
Relação contínua entre pessoa e equipe ao longo do tempo.
Na história: a equipe conhece o histórico clínico de Ana, observa que sua pressão segue alterada e identifica a necessidade de intensificar o cuidado.
APS como espaço que oferta ações de promoção, prevenção, diagnóstico, tratamento e reabilitação.
Na história: além da clínica, a APS trabalha Educação em Saúde, sinais de alarme, vínculo familiar e articulação comunitária.
Capacidade de integrar informações e organizar o percurso da pessoa pela Rede.
Na história: o registro qualificado, o adesivo de muito alto risco e a comunicação com a AAE e o laboratório asseguram que ninguém perca a continuidade.
Como atributos derivados (para garantia da equidade), ainda temos:
- Orientação comunitária
- Competência cultural
Reconhecer contexto, vulnerabilidades e redes de apoio.
Cuidar, considerando valores, práticas e condições de vida.
Reconhecer contexto, vulnerabilidades e redes de apoio.
Cuidar, considerando valores, práticas e condições de vida.
Na prática, veja como os esses atributos essenciais da APS foram aplicados na trajetória da Ana:

Na APS, ela já encontrou o primeiro contato qualificado, onde seu risco foi identificado precocemente e seu cuidado foi coordenado de forma contínua, por profissionais que a conheciam, acompanharam sua história e articularam os demais serviços da Rede.

A longitudinalidade foi expressa no vínculo que permitiu reconhecer a evolução da pressão arterial, interpretar sinais de alerta e ativar a gestão de caso com tempestividade.

A integralidade ocorreu na capacidade da equipe de combinar ações clínicas, educativas, familiares e comunitárias, garantindo que o cuidado não seja apenas técnico, mas contextualizado.

A equipe ainda identificou riscos biológicos e sociais, e adaptou orientações de forma compreensível e culturalmente sensível.
Agora, vamos aprofundar sobre a quarta ferramenta viva.




Entrevista motivacional


A entrevista motivacional é um dos instrumentos mais poderosos para apoiar o autocuidado. Diferente de modelos tradicionais centrados em aconselhamento direto, ela se baseia na escuta ativa, na empatia e no reconhecimento das ambivalências da pessoa.
A pergunta-chave deixa de ser “- Você está fazendo tudo certo?”, e passa a ser “ – Qual é o próximo passo possível para você, agora?”.
A entrevista motivacional fortalece vínculo, reduz resistências, amplia autonomia e torna as metas do plano de cuidado mais realistas e atingíveis.
A seguir, veja um comparativo entre a abordagem prescritiva/julgadora e a entrevista motivacional.
Clique nos ícones para visualizar.

Profissional julgador e prescritivo

Profissional que reconhece predisposição e usa Entrevista Motivacional (EM)
Abordagem prescritiva/julgadora
Profissional:
“- D. Carla, você tem que parar de fumar imediatamente! Olha seu peso! A senhora está muito pesada e sua pressão está descontrolada, porque você não se cuida! Desse jeito, não vai ver seus netos crescerem!”
Com essa abordagem, a pessoa se sente culpada, julgada e desconectada do cuidado. Há uma quebra de vínculo, e a paciente sai com um plano que não é dela.
Abordagem com entrevista motivacional
Profissional:
“- D. Carla, o que o cigarro representa no seu dia? O que você ganharia reduzindo um pouco a quantidade de cigarro? Em qual ritmo isso é possível, dentro da sua rotina?”
“- Pode reduzir um cigarro por dia, durante duas semanas?”
Com essa abordagem, a pessoa se sente respeitada, reconhecida e capaz. Aqui, profissional e paciente pactuam, juntos, uma meta pequena, realista, com acompanhamento e reforço positivo.
Refletindo…
Qual tipo de postura você tem adotado?
Você tem sido um profissional julgador ou motivacional?
Se ainda atua na abordagem julgadora, aproveite seu próximo atendimento para se ajustar ao modelo motivador e colaborativo!
Grupos para Promoção da Saúde


Os grupos (operativos, educativos ou de pares) são espaços coletivos que ampliam cuidado, vínculo e aprendizagem. Neles, as pessoas compartilham histórias, fortalecem apoio mútuo, discutem barreiras reais, elaboram estratégias de autocuidado e desenvolvem sentido de pertencimento.
Este é um recurso coerente com o MACC, pois transforma necessidades individuais em processos coletivos e contínuos, favorecendo autonomia e engajamento em mudanças de comportamento.
Para as equipes, os grupos são ferramentas potentes de gestão do tempo e ampliação da resolutividade, pois:
- permitem acompanhar populações inteiras com eficiência;
- reduzem a sobrecarga de atendimentos individuais — muitas vezes, inviáveis diante da carga horária limitada de nutricionistas, psicólogos e educadores físicos;
- fortalecem a Educação em Saúde, baseada no território.
Eles não substituem o cuidado individual, mas o complementam, criando um ciclo virtuoso entre consulta, apoio coletivo e seguimento. A seguir, apresentamos um passo a passo simples para a criação de grupo de promoção de saúde.
Clique na aba para visualizar.
- Passo a passo para a criação de Grupo de Promoção de Saúde
1. Defina o propósito do grupo
Escolha um foco claro, alinhado às necessidades do território.
Dica: quanto mais específico, mais fácil de mobilizar participantes e planejar ações.
2. Escolha um nome simples e significativo
O nome cria identidade e favorece adesão. Veja alguns exemplos:
- Viver Bem
- Movimenta APS
- Cozinha do Território
- Passo a Passo da Pressão
- Mais Saúde, Menos Cigarro
3. Defina a frequência e a duração dos encontros
Semanal, quinzenal ou mensal, conforme a capacidade da equipe. A duração pode ser entre 45 e 60 minutos. Lembre-se: regularidade é mais importante que perfeição.
4. Escolha o formato do grupo
O grupo pode ser:
- Operativo: centrado na tarefa (ex.: preparo de receitas simples).
- Educativo: com temas curtos e dialogados.
- De pares: em que os participantes trocam experiências e estratégias.
- Híbrido: combinação leve dos três.
5. Defina quem facilita
Profissional de referência (enfermeiro, ACS, nutricionista, profissional de educação física, psicólogo). Pode alternar facilitadores entre encontros, para distribuir carga de trabalho.
6. Defina a frequência e a duração dos encontros
Semanal, quinzenal ou mensal, conforme a capacidade da equipe. A duração pode ser entre 45 e 60 minutos. Lembre-se: regularidade é mais importante que perfeição.
7. Organize o fluxo entre grupo e atendimento individual
Pacientes podem entrar e sair do grupo, conforme necessidade. O grupo reforça orientações; o atendimento individual ajusta metas específicas. A AAE pode referenciar usuários para grupos da APS como parte dos pactos no Plano de Cuidados. Para isso, é sempre importante que a AAE tenha o diagnóstico dos grupos que existem em cada município.
8. Registre tudo de forma simples e objetiva
Avalie as atividades ao final do encontro:
- O objetivo foi alcançado?
- A metodologia foi adequada?
- Há adesão?
- Os temas fazem sentido?
- O grupo gostaria de propor novos temas?
9. Avalie, de forma leve, a cada 2 ou 3 meses
- O grupo está crescendo?
- As pessoas relatam mudanças?
- A equipe percebe melhora no vínculo e na continuidade?
- Há impacto no manejo da condição crônica?
Concluímos essa temática entendendo que as ferramentas são a concretização do cuidado multiprofissional e interprofissional, pois permitem que o que foi planejado (pela APS, pela AAE, pelas linhas de cuidado e pelos fluxos regionais) aconteça na realidade, no encontro com as pessoas. Assim, são instrumentos que ampliam autonomia, fortalecem a clínica, organizam processos, reduzem rupturas e tornam o cuidado mais humano e eficaz. A seguir, trataremos sobre diretrizes e gestão clínica.
Temática 07
Diretrizes clínicas e gestão clínica: o farol que ilumina o cuidado
Ao caminhar pelas ferramentas vivas do cuidado, percebemos que o encontro clínico é sempre único, individual, mas não é improvisado. Ele se sustenta em princípios, evidências, protocolos e acordos coletivos, que orientam as decisões e dão segurança às equipes.
Assim, nessa temática veremos como as diretrizes, os protocolos, a gestão da condição de saúde e a gestão de caso sustentam o cuidado multiprofissional e ajudam APS e AAE a fazerem escolhas mais seguras, coordenadas e responsáveis.


Vamos iniciar esclarecendo os termos:
- Diretrizes clínicas
- Gestão clínica
Diretrizes clínicas não são regras rígidas, mas instrumentos que indicam o melhor caminho disponível, à luz das melhores evidências. Em um sistema como o SUS, marcado por diversidade territorial, diferenças de acesso e complexidades regionais, as diretrizes funcionam como uma bússola coletiva. Elas ajudam as equipes a manter coerência entre condutas e necessidades, a reduzir variabilidade injustificada e a garantir cuidado mais seguro.
Somam-se a elas os protocolos clínicos, fluxos e linhas de cuidado, que conectam recomendações gerais às realidades locais, permitindo que as equipes adaptem orientações ao território e às pessoas.
A gestão da clínica amplia esse movimento, colocando as diretrizes a serviço da organização do cuidado e estruturando processos que garantem continuidade, qualidade, segurança e eficiência.
No contexto do MACC a gestão da clínica se articula diretamente com os níveis de atenção, considerando estratificação de risco, planos de cuidado, coordenação entre APS e AAE e o lugar do usuário como protagonista.
Diretrizes clínicas não são regras rígidas, mas instrumentos que indicam o melhor caminho disponível, à luz das melhores evidências. Em um sistema como o SUS, marcado por diversidade territorial, diferenças de acesso e complexidades regionais, as diretrizes funcionam como uma bússola coletiva. Elas ajudam as equipes a manter coerência entre condutas e necessidades, a reduzir variabilidade injustificada e a garantir cuidado mais seguro.
Somam-se a elas os protocolos clínicos, fluxos e linhas de cuidado, que conectam recomendações gerais às realidades locais, permitindo que as equipes adaptem orientações ao território e às pessoas.
A gestão da clínica amplia esse movimento, colocando as diretrizes a serviço da organização do cuidado e estruturando processos que garantem continuidade, qualidade, segurança e eficiência.
No contexto do MACC a gestão da clínica se articula diretamente com os níveis de atenção, considerando estratificação de risco, planos de cuidado, coordenação entre APS e AAE e o lugar do usuário como protagonista.
A gestão da clínica não define apenas o que fazer, mas como fazer, quando fazer e com quem fazer, reduzindo improvisos e aumentando previsibilidade. Isso é feito por meio de duas tecnologias: gestão da condição de saúde e gestão de caso.
Clique nos ícones para conhecê-las.
Gestão da condição de saúde
Gestão de caso
Esses instrumentos só ganham força quando APS e AAE atuam de maneira articulada. Uma diretriz não faz sentido se a APS aplica de um jeito e a AAE de outro; um protocolo não se sustenta se não for compartilhado entre quem referencia e quem responde; uma linha de cuidado não se efetiva se não houver comunicação contínua entre serviços. O cuidado compartilhado depende de coerência clínica.




Muito importante ressaltar, que as diretrizes e os instrumentos da gestão da clínica não substituem o julgamento profissional, a singularidade do encontro ou a escuta sensível — pelo contrário: fortalecem esses elementos. Elas criam um chão firme para que cada profissional possa exercer seu núcleo de competência com mais segurança, e para que a equipe multiprofissional atue de maneira integrada.
Na próxima etapa, veremos como tudo isso ganha vida no cotidiano – fluxos, comunicação clínica, corresponsabilização e transições seguras constituem o cuidado compartilhado na prática.
Temática 08
O cuidado compartilhado na prática: fluxos, comunicação clínica, corresponsabilização e continuidade
Já estudamos os fundamentos, os modelos e as ferramentas que permitem compreender o cuidado multiprofissional e compartilhado. Agora, o objetivo é transformar teoria em prática.
Nesta temática, veremos de que forma os pontos de atenção se relacionam uns com os outros e o como essa relação, quando feita com cuidado e responsabilidade, evita rupturas, reduz riscos e garante continuidade para quem mais precisa.
Esse processo só se sustenta quando há fluxos claros, comunicação clínica consistente e corresponsabilização entre profissionais e serviços.
Vamos entender melhor esses elementos:


Fluxos
Fluxos bem definidos funcionam como trilhos que sustentam o percurso de cuidado. Eles especificam o momento adequado do cuidado em cada um dos pontos de atenção, os critérios de acesso, as situações que exigem avaliação especializada, os tempos esperados de resposta, os papéis de cada nível e os movimentos esperados ao longo da linha de cuidado.
Esses fluxos são pactos de trabalho, que garantem que a pessoa receba cuidado coerente, independentemente de onde esteja na Rede.
Comunicação clínica
Entendendo que a integralidade acontece na prática cotidiana, nas articulações reais entre serviços, a comunicação clínica é a ponte que permite que os fluxos funcionem. Nesse sentido, ela precisa ser clara, objetiva, estruturada e suficiente para orientar o próximo ponto de atenção.
A comunicação clínica qualificada substitui ruídos por informações essenciais, reduz incertezas por clareza e insegurança por previsibilidade. Discussões de caso, sínteses clínicas, registros estruturados e contrarreferências qualificadas são mecanismos essenciais para garantir continuidade.
E como a comunicação deve acontecer?
A ferramenta SBAR (Situação, Background, Avaliação, Recomendação) é um método que padroniza a troca de informações essenciais, reduzindo os problemas e interferências na comunicação e fortalecendo a segurança. Ela facilita discussões de caso, contrarreferências, ligações entre APS e AAE, comunicação com o hospital e organização das transições assistenciais.
O uso da SBAR contribui diretamente para a continuidade do cuidado, especialmente, em situações de risco elevado, como gestantes de alto risco, pessoas com condições crônicas complexas ou transições entre níveis de atenção. Conheça seu funcionamento. Clique nas abas.
Situação
Descreva, de forma objetiva, o que está acontecendo no momento e qual é a demanda imediata. Exemplo: gestante de muito alto risco com elevação recente da pressão arterial.
Background (Contexto)
Apresente informações essenciais para que o outro profissional compreenda a situação, como histórico, exames, comorbidades, eventos recentes e adesão ao plano de cuidado.
Avaliação
Informe a avaliação profissional sobre o quadro, incluindo hipótese clínica, grau de risco e sinais de alerta encontrados.
Recomendação
Indique, claramente, o que se recomenda como próximo passo, como encaminhamento, ajuste terapêutico, retorno programado, monitoramento ou conduta esperada do outro serviço.
- S
- B
- A
- R
Situação
Descreva, de forma objetiva, o que está acontecendo no momento e qual é a demanda imediata. Exemplo: gestante de muito alto risco com elevação recente da pressão arterial.
Background (Contexto)
Apresente informações essenciais para que o outro profissional compreenda a situação, como histórico, exames, comorbidades, eventos recentes e adesão ao plano de cuidado.
Avaliação
Informe a avaliação profissional sobre o quadro, incluindo hipótese clínica, grau de risco e sinais de alerta encontrados.
Recomendação
Indique, claramente, o que se recomenda como próximo passo, como encaminhamento, ajuste terapêutico, retorno programado, monitoramento ou conduta esperada do outro serviço.
Corresponsabilização
A corresponsabilização entre equipes e serviços dá vida ao cuidado compartilhado. Ela acontece quando APS e AAE assumem, juntas, o compromisso de acompanhar o usuário de maneira contínua. Esse compromisso ultrapassa o encaminhamento administrativo e se transforma em diálogo real:
- antes de encaminhar, a APS se pergunta se fez tudo o que era de sua responsabilidade;
- ao receber a pessoa, a AAE reflete sobre como pode apoiar, e, ao concluir a avaliação, devolve à APS informações que permitam continuidade.

Transições seguras
As transições seguras são momentos críticos do percurso assistencial. Cada mudança de ponto de atenção — da APS para a AAE, da AAE para a APS, do hospital para a APS —, envolve risco aumentado.
Transições seguras exigem comunicação estruturada, registro clínico qualificado, planejamento antecipado e acordos firmados entre serviços, para garantir que a pessoa não se perca no caminho.

Cuidado compartilhado
A prática do cuidado compartilhado, também, depende da escuta da pessoa e de sua participação ativa. Reconhecer o usuário como sujeito do cuidado é fundamental, para evitar modelos centrados apenas em especialistas ou em decisões unilaterais.
O cuidado compartilhado se fortalece quando a APS exerce seu papel de coordenação, quando a AAE assume sua responsabilidade de apoio e complementaridade e quando a Atenção Hospitalar reconhece a Rede como continuidade de sua atuação. Nenhum ponto de atenção cuida sozinho.
Na próxima etapa, avançaremos para a integração mais ampla da Rede: APS, AAE e Atenção Hospitalar como nós que sustentam o cuidado e garantem segurança, continuidade e integralidade.
Temática 09
Integração entre APS, VS, AAE e Atenção Hospitalar: os nós que sustentam a Rede
Depois de compreender como o cuidado compartilhado se concretiza na prática — nos fluxos, na comunicação clínica e nas transições — avançamos, agora, para um nível mais amplo: a integração entre APS, AAE e Atenção Hospitalar como estrutura fundamental da Rede de Atenção à Saúde.
Se o cuidado é um percurso vivo, e se a rede precisa ser tecida com segurança, o que realmente sustenta esse percurso são os nós de sustentação, que amarram os pontos de atenção.
A integração entre APS, AAE e Atenção Hospitalar é o ponto mais desafiador — e mais estratégico — da organização da Rede. É nesse encontro entre níveis que se consolidam a longitudinalidade, a coordenação do cuidado, a continuidade e a integralidade.
Já entendemos que cada nível tem um papel singular:
- a APS coordena e acompanha;
- a AAE apoia e complementa, com densidade tecnológica intermediária;
- o Hospital intervém, quando há necessidades agudas ou de alta complexidade.


A APS precisa ser reconhecida como ordenadora da Rede, mas, também, precisa se reconhecer como tal, exercendo planejamento, estratificação, territorialização e protagonismo na organização dos fluxos. A APS precisa, antes de tudo, integrar os diversos pontos de atenção, que estão dentro do seu território.
A AAE, especialmente, no contexto do Ponto de Atenção Secundária Ambulatorial, deve atuar como parceira técnica da APS, não como serviço isolado ou porta paralela de entrada.
A Atenção Hospitalar não pode ser vista apenas como fim de linha, mas como ponto que integra a Rede e devolve à APS a continuidade do cuidado.
Quando esses papéis se confundem ou se fragilizam, surgem filas desordenadas, retornos sem sentido, internações evitáveis, rupturas nas transições e duplicidades de ações.
Importância das relações e dos processos para a integração
As relações e os processos são estruturas fundamentais da integração. Clique nas abas e entenda o porquê.
Relações
Processos
Quando processos falham, e relações se fragilizam, a Rede se torna um conjunto desorganizado de serviços que não dialogam entre si.
Integração entre APS, AAE e Atenção Hospitalar na prática
A transição Hospital–APS, por exemplo, é um dos nós de sustentação mais críticos da Rede. Aqui, tivemos dois exemplos de casos, que tiveram desfechos bem diferentes: o da Rayane e o da Ana. Clique nos cartões para relembrar.
A Rayane era recebida sem informações, sem plano terapêutico atualizado, sem orientações claras de cuidado e sem documentação mínima. Isso significa, na prática, reiniciar uma história que já havia sido construída, desperdiçando tempo, energia e, sobretudo, segurança.
No caso da Ana, vimos o oposto acontecer, indicando que quando a comunicação funciona, o cuidado prossegue – ou seja, ele não recomeça do zero.
O mesmo raciocínio se aplica à transição entre AAE e APS. Quando a Atenção Especializada registra adequadamente suas condutas, compartilha decisões e sinaliza riscos, a APS consegue reassumir o acompanhamento com clareza, continuidade e corresponsabilidade. Quando isso não ocorre, a fragmentação se perpetua, e a APS tem sua função coordenadora enfraquecida.
O compartilhamento do caso, portanto, é um pacto clínico e ético que garante que o cuidado aconteça no ponto certo, no tempo oportuno e com sentido para a pessoa.
Na ausência desse pacto, como vimos em tantos percursos cotidianos, o usuário passa a carregar sozinho a responsabilidade de conectar serviços que deveriam estar articulados.

Importante ressaltar que a Rede não pertence a um único município; ela pertence ao território. Assim, quanto menor a estrutura municipal, maior a necessidade de pactos regionais sólidos e relações vivas entre equipes.
A integração também se constrói no cotidiano, em gestos aparentemente simples, mas profundamente estruturantes.
Na trajetória de Ana, vimos a integração ocorrer quando:

- a APS ligou para esclarecer um ponto do caso;
- a AAE enviou uma síntese clínica objetiva;
- o hospital garantiu que suas orientações retornassem à porta de entrada do cuidado;
- o plano terapêutico foi revisto de forma conjunta;
- uma visita domiciliar complementou o que foi feito em consultório.
A história de Ana mostra, de forma concreta, que a integração entre APS, AAE e Atenção Hospitalar é uma prática construída diariamente. Quando esses nós são firmes, o cuidado flui, a confiança se preserva e a pessoa deixa de ser a mensageira do próprio cuidado. Quando se afrouxam, a Rede perde consistência e expõe as pessoas a trajetórias inseguras.
Concluímos essa temática reconhecendo que o cuidado compartilhado se constrói no cotidiano, nos encontros, na comunicação, nos fluxos e nas pactuações. Ele não depende, apenas, de modelos ou portarias, mas de relações reais entre equipes e serviços.
Na próxima e última etapa, faremos um resumo sobre como tecer a rede viva do cuidado no cotidiano, conectando tudo o que aprendemos, até aqui (modelos, práticas, ferramentas, processos e relações), para transformar a forma como cuidamos no SUS.
Temática 10
Tecendo a Rede de cuidado
Chegamos ao último trecho do nosso percurso formativo. Depois de compreender a Rede como caminho vivo; refletir sobre os ritmos distintos das condições agudas e crônicas; aprofundar o MACC; reconhecer o papel da APS como coordenadora do cuidado; explorar o trabalho multiprofissional, as ferramentas vivas por meio das quais o cuidado compartilhado é construído e a integração entre níveis de atenção; chegamos; agora, ao grande desafio:
Como tecer, no cotidiano, a Rede viva do cuidado?
Tecer a Rede viva é transformar teoria em prática, transformar fluxos em cuidado real, transformar encontros em corresponsabilização e transformar necessidades em respostas organizadas, seguras e integrais. É, aqui, que tudo se encontra!


Como vimos, essa mudança na forma como trabalhamos é a solução, para que nosso trabalho seja eficiente. Estamos diante de situações complexas, a maioria de longo curso, que precisam de cuidado longitudinal e compartilhado. Assim, tecer a Rede viva do cuidado exige compreender que cada ponto de atenção (APS, AAE e Atenção Hospitalar) contribui para a eficiência do todo:
- A APS oferece longitudinalidade, vínculo, coordenação e conhecimento vivo do território.
- A AAE oferece densidade tecnológica intermediária, apoio diagnóstico e terapêutico, diálogo clínico, cuidado especializado e corresponsabilização.
- A Atenção Hospitalar oferece intervenções de alta complexidade, suporte nos momentos críticos e capacidade de resposta imediata a agravos agudos.
Cada ponto vê partes diferentes da vida da pessoa, mas a pessoa é uma só, e o cuidado precisa ser único, mesmo que produzido por muitos.
A experiência nos territórios brasileiros mostra que Redes vivas não nascem espontaneamente; elas são construídas, cuidadas, alimentadas e reinventadas todos os dias.
Elas dependem de governança regional, de acordos intermunicipais, de regulação de acesso que respeite a estratificação de risco, de processos que façam sentido, e, principalmente, de relações que preservem a continuidade da vida.
Não existe cuidado compartilhado sem Rede; não existe Rede sem pactos; não existe pacto sem relações pessoais tecidas entre os atores que a compõem.





Tecer a Rede viva do cuidado significa olhar para o futuro e reconhecer que o Sistema de Saúde precisa se adaptar, continuamente, às novas necessidades da população.
Com o envelhecimento progressivo, o aumento da multimorbidade, a presença de vulnerabilidades sociais e o crescimento das condições crônicas, a organização da Rede vai se tornando cada vez mais complexa, e, ao mesmo tempo, cada vez mais essencial.
O MACC nos mostra que respostas reativas não bastam: precisamos de cuidado proativo, planejado, centrado nas pessoas e orientado para o percurso.
Por fim, concluímos que tecer a Rede viva envolve decisões clínicas, mas, também, envolve vínculos, comunicação, pactos e um senso ético profundo de responsabilidade compartilhada.
Estamos na reta final dessa disciplina. Agora, aproveite para fazer uma atividade e confirmar seus conhecimentos.
Antes de concluirmos esta disciplina, precisamos abordar um assunto que se tornou um desafio crescente, com potencial de comprometer a qualidade de vida e o bem-estar da população: a desinformação em saúde.
Desinformação é uma divulgação intencional e premeditada de informações falsas, incorretas ou manipuladas com o objetivo de enganar, confundir e manipular as pessoas e a opinião pública.
Na saúde, a desinformação traz grande prejuízo para a população, pois aumenta o comportamento de risco em decorrência da confusão gerada. Um exemplo clássico é a resistência de muitas pessoas contra a vacinação ou contra ações de saúde pública.
Combater a desinformação em saúde é um desafio coletivo, que exige articulação em rede e atuação multissetorial.
Em Materiais Complementares, disponibilizamos duas cartilhas práticas, com dicas eficazes para o enfrentamento da desinformação. Acesse-as e aprenda a identificar e combater a desinformação em saúde.

O registro qualificado e os grupos de promoção da saúde são ferramentas vivas do cuidado. Como vimos, as ferramentas vivas do cuidado são chamadas de “vivas”, porque são construídas no encontro entre as pessoas, nas relações, no diálogo.
Todas as alternativas, a seguir, apresentam uma ferramenta viva do cuidado, EXCETO:
Ops! Você errou desta vez.
Tente novamente!
Parabéns! Você acertou!
Os modelos de entrevista tradicionais não são considerados ferramentas vivas do cuidado, pois se baseiam em ordens diretas, advertências e conselhos, gerando resistência, vergonha, culpa e ocultação de informações. Já a entrevista motivadora é um dos instrumentos mais poderosos, pois se baseia na escuta ativa, na empatia e no reconhecimento das ambivalências da pessoa.
Ops! Você errou desta vez.
Tente novamente!
Ops! Você errou desta vez.
Tente novamente!
Finalizando
Nesta disciplina, percorremos juntos o caminho que vai desde a compreensão da Rede até a prática do cuidado compartilhado. Vimos que tecer a Rede viva do cuidado significa:
- assumir seu papel na construção de percursos seguros, integrais e humanos;
- entender que uma de suas ações — cada registro, cada telefonema, cada conversa, cada decisão —, é um fio que fortalece ou fragiliza a trama que sustenta as pessoas e comunidades do seu território.
- reconhecer que ninguém cuida sozinho e que uma Rede forte não depende de estruturas perfeitas, mas de relações consistentes, pactos reais e práticas coerentes com as necessidades das pessoas.
Agora, o convite é simples e profundo: continue “tecendo”. A cada encontro, a cada caso, a cada decisão, você reconstrói a Rede viva do cuidado, ajudando a transformar o SUS em um sistema mais justo, mais humano e mais capaz de acompanhar as histórias que passam pelas suas mãos.




Continue sua trajetória formativa!
Para alcançar um bom desempenho nos estudos, é fundamental acessar e utilizar todos os recursos didáticos disponibilizados na disciplina. Nesse sentido, recomendamos que você:
- inicie assistindo à teleaula, que introduz os conceitos centrais conectando teoria, prática profissional e a realidade nos serviços de saúde;
- explore a aula interativa, onde estão destacados os pontos relevantes do conteúdo, clicando em todos os elementos interativos clicáveis;
- realize a leitura do e-book, ele reúne os fundamentos teóricos que orientam a prática discutida na disciplina;
- consulte os materiais complementares para aprofundar sua compreensão sobre os temas estudados;
- por fim, realize a atividade avaliativa proposta, composta por questões objetivas. Você poderá realizá-la em até três tentativas, sendo considerada a maior nota obtida.
Até a próxima disciplina!
FICHA TÉCNICA
Coordenação-geral:
Ana Cláudia Cardozo Chaves – SAPS/MS
Ana Luiza Ferreira Rodrigues Caldas – SAPS/MS
Ana Paula Pinho – A.C. Camargo
Cristiane Martins Pantaleão – CONASEMS
Hisham Mohamad Hamida – CONASEMS
Mauro Junqueira – CONASEMS
Verônica Savatin Wottrich – CONASEMS
Coordenação técnica e pedagógica:
Beatriz Zocal da Silva – SAPS/MS
Jacirene Gonçalves Lima Franco – SAPS/MS
Kelly Cristina Santana – CONASEMS
Maria da Penha Marques Sapata – CONASEMS
Marta de Sousa Lima – CONASEMS
Patricia da Silva Campos – CONASEMS
Soane Cristina Almeida dos Santos – CONASEMS
Valdívia França Marçal – CONASEMS
Assessoria executiva:
Antônio Jorge de Souza Marques
Elaboração de Conteúdo:
Brígida Gimenez Carvalho
João Felipe Marques da Silva
Designer Educacional:
Gustavo Henrique Faria Barra – CONASEMS
Coordenação de Desenvolvimento Web e Gráfico:
Cristina Perrone – CONASEMS
Desenvolvimento Web:
Aidan Bruno – CONASEMS
Alexandre Itabayana – CONASEMS
Caroline Boaventura – CONASEMS
Projeto Gráfico e Design de Experiência:
Ygor Baeta Lourenço – CONASEMS
Ilustração:
Lucas Corrêa Mendonça – CONASEMS
Revisão Linguística:
Keylla Manfili Fioravante – CONASEMS
Imagens:
Fototeca do CONASEMS
Flickr Ministério da Saúde
Flickr CONASEMS
Envato Elements
https://elements.envato.com
Freepik
https://br.freepik.com
Pexels
https://www.pexels.com/pt-br/